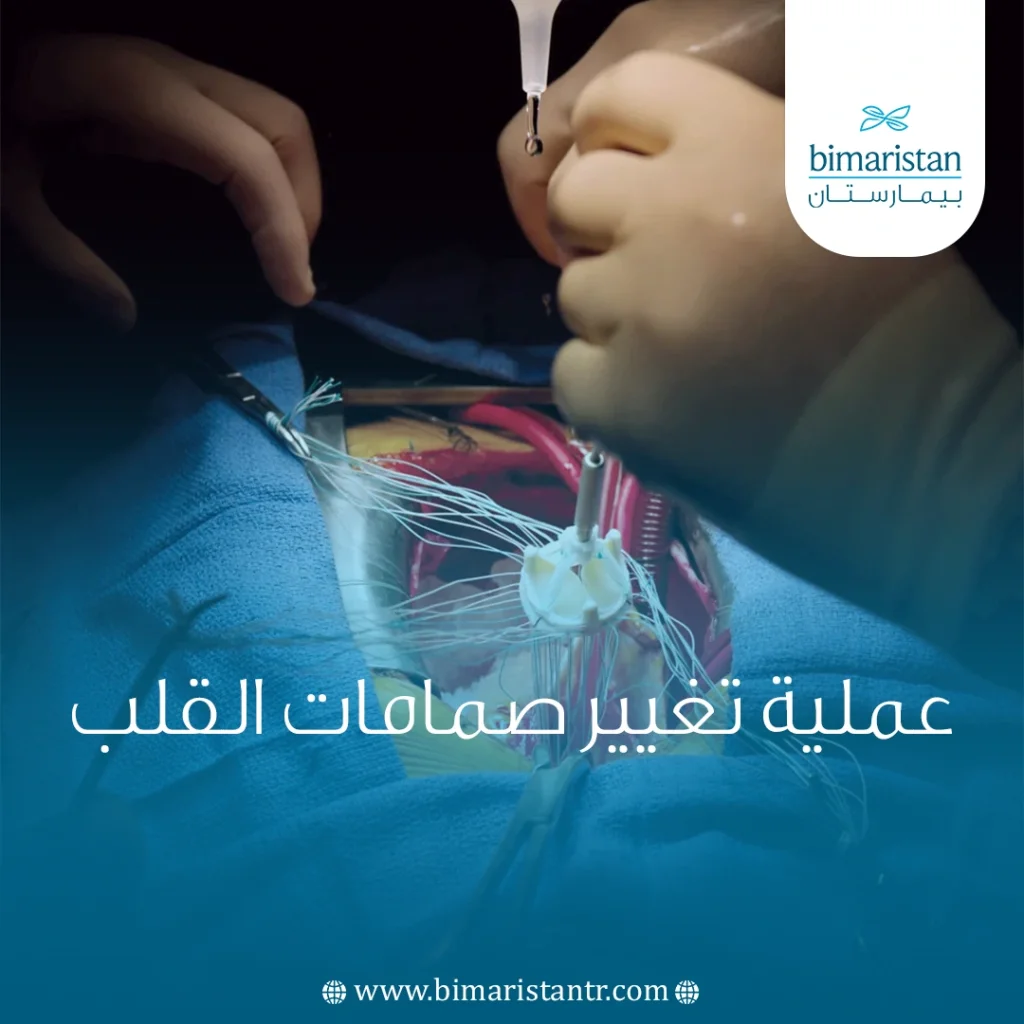
تُعَدّ عملية تغيير صمامات القلب من الخيارات الجراحية الأساسية لعلاج أمراض وأذيات الصمامات القلبية المتقدمة، إذ تُعيد للقلب قدرته على ضخ الدم بكفاءة وتمنح المريض فرصة لحياة أفضل. وقد أثبتت هذه العملية نجاحها في تركيا بفضل التطور الكبير في مجال جراحة القلب والخبرة الواسعة لدى الأطباء المتخصصين.
لمحة عن صمامات القلب
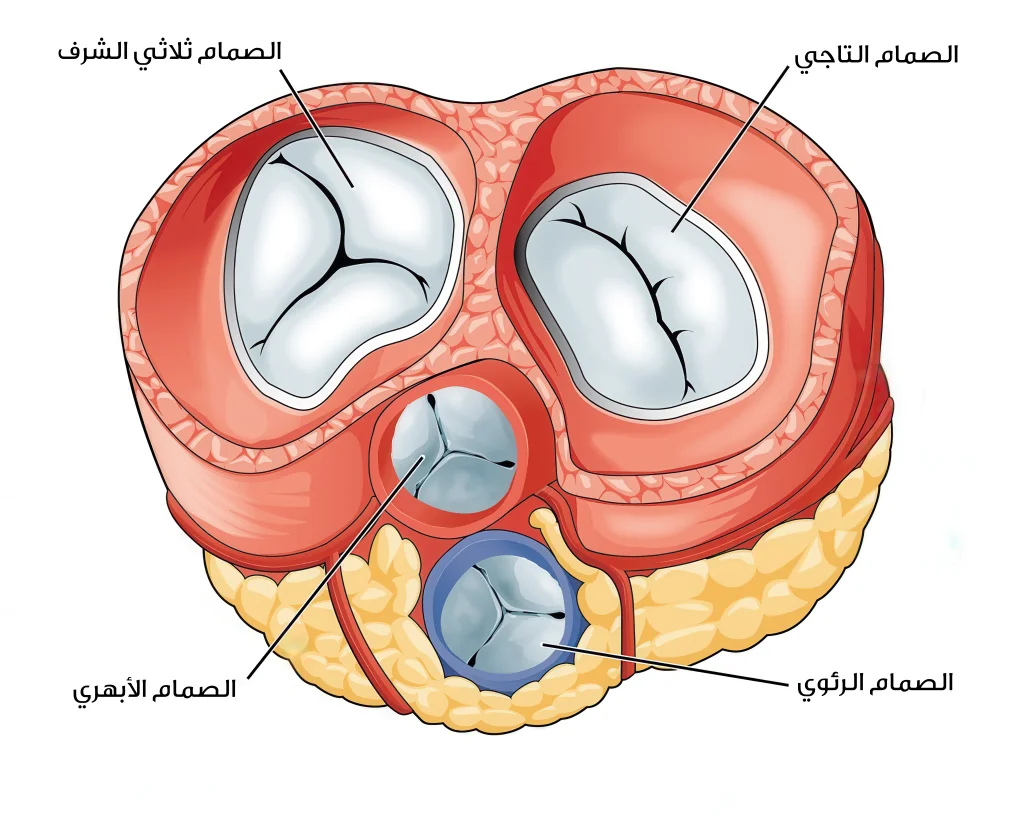
يمتلك القلب أربعة صمامات رئيسية هي: الصمام التاجي، والصمام ثلاثي الشرف والصمام الرئوي، والصمام الأبهري. تعمل هذه الصمامات كبوابات تُفتح وتُغلق في الوقت المناسب لتنظيم تدفق الدم بين حجرات القلب والأوعية الدموية، وتمنع رجوعه بالاتجاه المعاكس، مما يحافظ على كفاءة عمل القلب.
عندما تتعرض الصمامات لخلل في وظيفتها، يصبح ضخ الدم أقل فعالية، وقد تظهر مضاعفات خطيرة مثل الجلطات أو قصور القلب، وتعود أسباب أمراض الصمامات إما لعوامل خلقية منذ الولادة، أو بسبب التهابات وإنتانات، أو كنتيجة طبيعية للتقدم في العمر الذي يُعدّ أحد أهم عوامل الخطورة. شهدت معالجة أمراض الصمامات القلبية تطوراً ملحوظاً خلال السنوات الأخيرة، حيث أصبحت الخيارات العلاجية تتنوع بين القسطرة القلبية، وجراحة القلب طفيفة التوغل، وصولاً إلى جراحة القلب المفتوح التقليدية التي تُجرى لإصلاح أو تغيير صمامات القلب عند الضرورة.
أعراض أمراض صمامات القلب
قد لا يسبب مرض الصمام القلبي أعراضاً في بدايته، لكن مع تفاقم الخلل تظهر علامات مثل التعب المستمر، ضيق التنفس عند الجهد أو حتى الراحة، الدوخة أو الإغماء، تورم الكاحلين أو أوردة العنق، وزيادة مفاجئة في الوزن نتيجة احتباس السوائل.
وفي كثير من الحالات يكتشف الطبيب المشكلة من خلال سماع نفخة قلبية بالسماعة الطبية، ومع ذلك لا تعني النفخة دائماً وجود مرض صمامي، فقد تكون أحياناً نفخة بريئة لا تمثل خطراً خصوصاً لدى الأطفال والشباب الأصحاء، ورغم أن الأدوية وتغيير نمط الحياة قد تساعد في التخفيف من الأعراض، إلا أن معظم المرضى يحتاجون في النهاية إلى التدخل الجراحي لتغيير الصمام، خاصةً مع شدة الأعراض أو تراجع وظيفة القلب.
متى يحتاج المريض إلى تغيير صمامات القلب؟
تُصبح عملية تغيير صمامات القلب ضرورية عندما يفقد الصمام وظيفته الأساسية، سواء بسبب تضيق يمنع انفتاحه الكامل أو قصور يمنع انغلاقه بإحكام، مما يعيق تدفق الدم ويُرهق عضلة القلب. غالباً ما يُوصى بالتدخل الجراحي عند ظهور أعراض واضحة مثل ضيق التنفس المتكرر، التعب الشديد، الدوخة أو الإغماء، إضافةً إلى تورم الأطراف أو تراكم السوائل في الجسم.
في بعض الحالات قد ينصح الأطباء بالجراحة حتى في غياب الأعراض إذا أظهرت الفحوصات القلبية (مثل الإيكو أو القسطرة) تراجعاً في كفاءة القلب أو خطراً مرتفعاً لحدوث مضاعفات، ويُحدَّد قرار تغيير الصمام بناءً على عدة عوامل تشمل نوع الصمام المتأثر، وشدة الضرر وعمر المريض، وحالته الصحية العامة.
التحضير قبل عملية تغيير صمامات القلب
قبل إجراء العملية يخضع المريض لسلسلة من الفحوصات لتقييم حالته الصحية وضمان جاهزيته للجراحة، وتشمل:
- تخطيط القلب الكهربائي: لقياس نظم القلب والكشف عن أي اضطرابات.
- تصوير القلب بالإيكو: لتحديد درجة تضرر الصمام ووظيفة القلب.
- تحاليل الدم الشاملة: للتأكد من سلامة الكبد والكلى ومستويات التجلط.
- التصوير المقطعي أو القسطرة القلبية: عند الحاجة لتقييم الشرايين التاجية.
كما قد يُطلب من المريض التوقف عن تناول بعض الأدوية مثل مميعات الدم قبل أيام من العملية أو تعديل جرعاتها وفق تعليمات الطبيب، ويُنصح أيضاً بالإقلاع عن التدخين والتحضير النفسي من خلال جلسة توعية يشرح فيها الفريق الطبي تفاصيل الجراحة وخطوات التعافي.
عملية تغيير صمامات القلب في تركيا
تُعد عملية تغيير صمامات القلب (Valve Replacement Surgery) من أكثر جراحات القلب شيوعاً لعلاج الصمامات المتضررة بشكل لا يمكن إصلاحه. في تركيا حققت هذه العملية نسب نجاح عالية بفضل التطور الكبير في مجال جراحة القلب وتوافر كوادر طبية متخصصة. وتُظهر الدراسات أن معدل البقاء لخمس سنوات بعد العملية يصل إلى نحو 94% في حالات استبدال الصمام الأبهري، ونحو 96% في الصمام الرئوي، وهي نسب تُعتبر من الأفضل عالمياً.
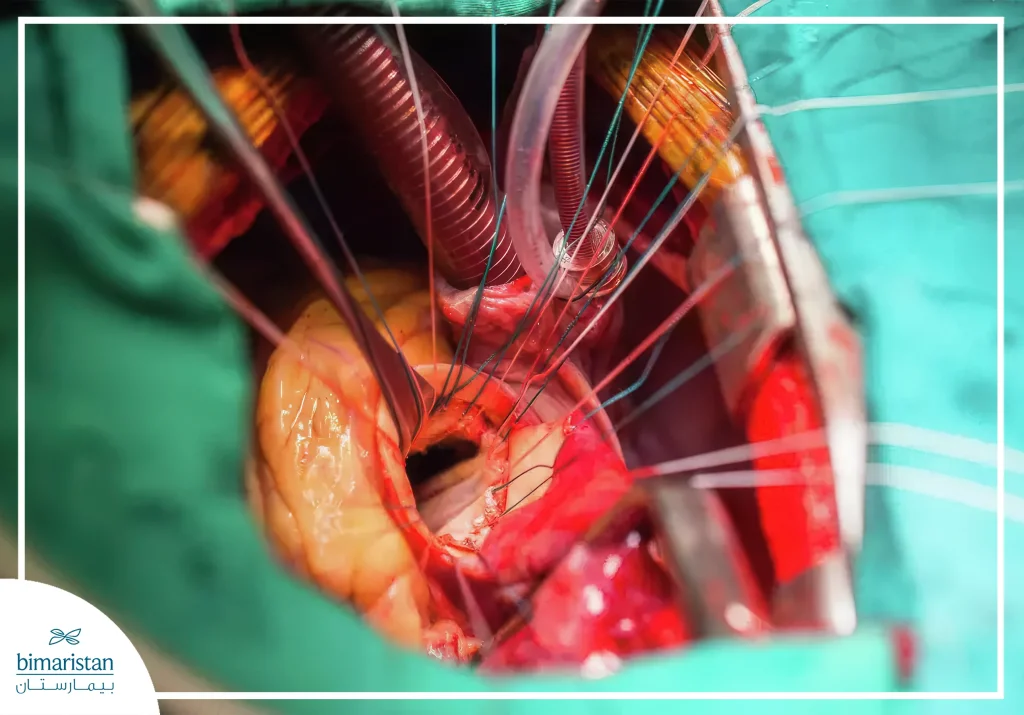
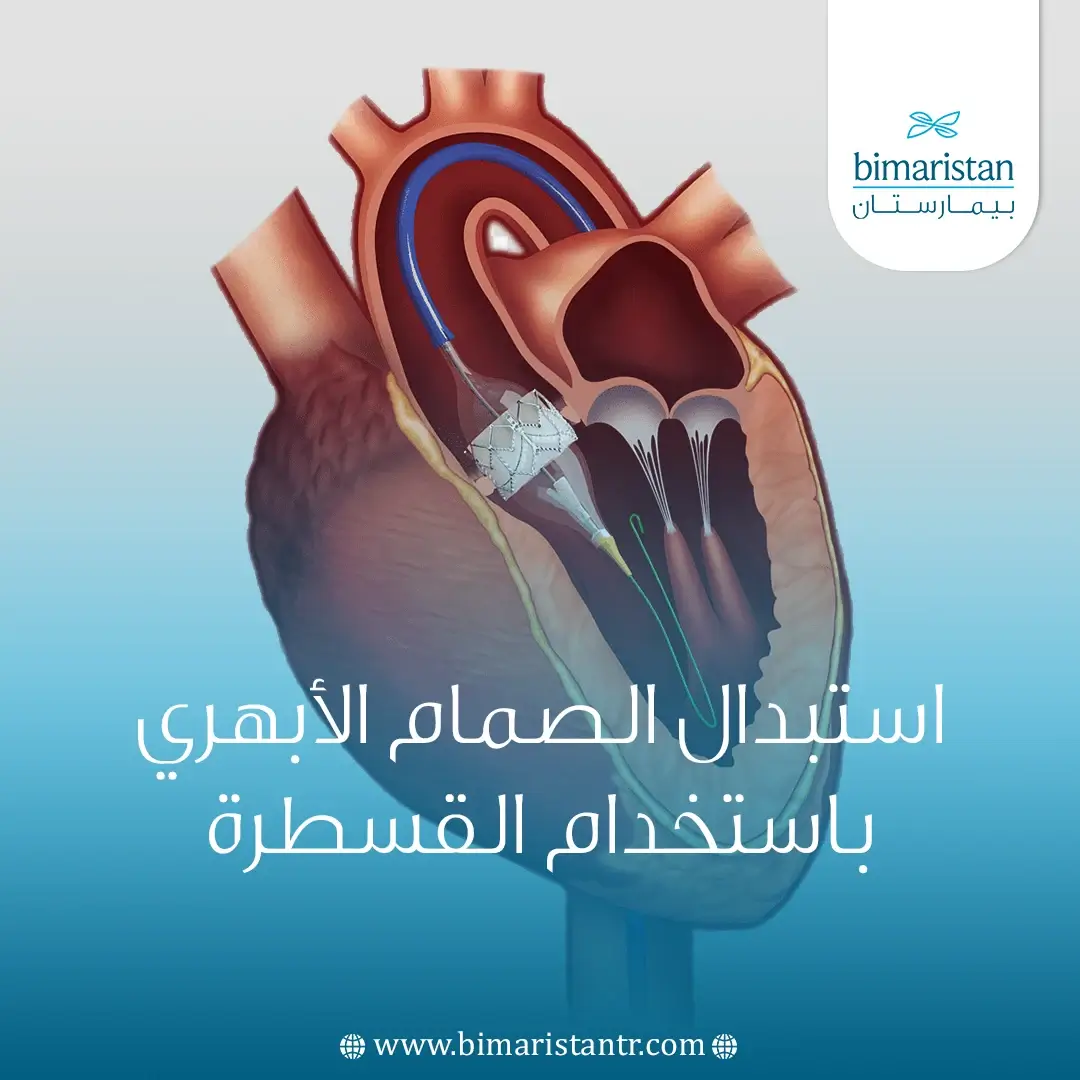
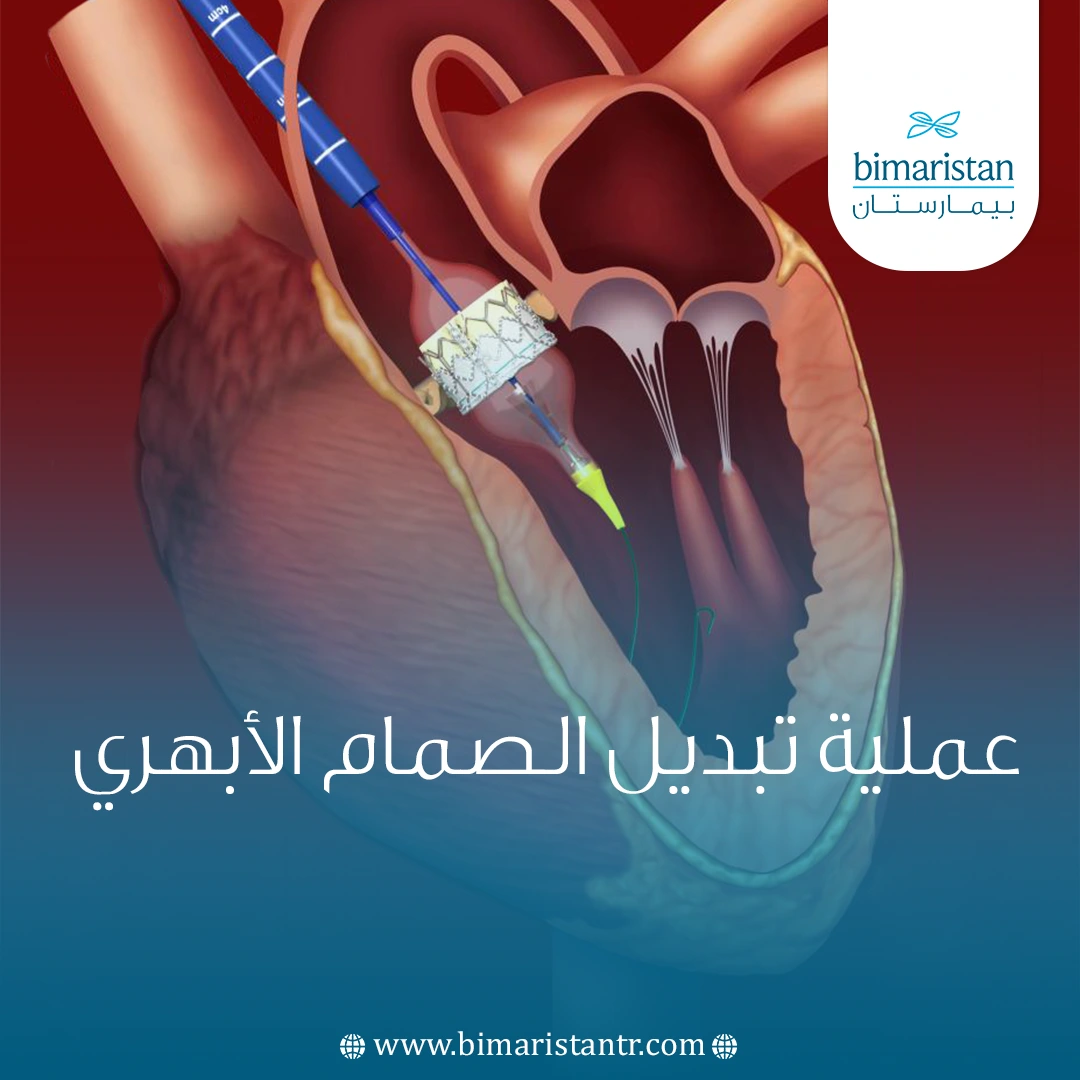
كيف تُجرى عملية تغيير صمامات القلب؟
في معظم الحالات تُجرى العملية عبر جراحة القلب المفتوح، حيث يقوم الجراح بفتح عظم القص للوصول إلى القلب، ثم يوقفه مؤقتاً ويضع المريض على جهاز المجازة القلبية الرئوية لضمان استمرار تدفق الدم. بعد إزالة الصمام المتضرر أو الأنسجة المتكلسة، يُزرع الصمام الجديد في مكانه، ويُعاد ضخ الدم إلى القلب قبل إغلاق الصدر، ومن المهم التنويه إلى أن الصمامات البديلة مصممة لتكون متوافقة حيوياً مع الجسم فلا يرفضها الجهاز المناعي.
ومع التقدم الطبي ظهرت خيارات أقل توغلاً مثل جراحة القلب بالمنظار عبر شقوق صغيرة، أو استبدال الصمام بالقسطرة (TAVR) عند بعض المرضى المناسبين، مما يُقلل الألم ومدة التعافي. تستغرق العملية عادة ساعتين إلى ثلاث ساعات تحت التخدير العام.
ماذا يحدث بعد العملية مباشرة؟
بعد الانتهاء من العملية يُنقل المريض مباشرة إلى وحدة العناية المركزة حيث تتم مراقبة علاماته الحيوية عن قرب، والتأكد من عمل الصمام الجديد بكفاءة وعدم حدوث أي اختلاطات. قد يشعر المريض بعدم ارتياح بسبب الأجهزة والأنابيب المتصلة به، لكن هذا الأمر مؤقت ويُزال تدريجياً مع استقرار حالته.
عادةً يبقى المريض في العناية المركزة من يوم إلى يومين، ثم يُنقل إلى غرفة عادية في المستشفى ليستكمل فترة التعافي التي قد تتراوح بين 3 و10 أيام بحسب سرعة الشفاء وحالته الصحية العامة. وخلال هذه الفترة يبدأ الفريق الطبي بتشجيع المريض على الحركة تدريجياً والاستعداد للعودة إلى نشاطاته اليومية بعد الخروج من المستشفى.
أنواع الصمامات البديلة في جراحة القلب
عند استبدال الصمام المتضرر يُزرع صمام بديل يقوم بنفس وظيفة الصمام الطبيعي، حيث يعمل كبوابة تُفتح وتُغلق في الوقت المناسب لتسمح بمرور الدم باتجاه واحد وتمنع رجوعه للخلف، مما يضمن ضخ الدم بكفاءة. وتنقسم الصمامات البديلة إلى نوعين رئيسيين:
- الصمامات الحيوية (البيولوجية): تُصنع من أنسجة بشرية (من متبرعين) أو من أنسجة حيوانية مثل الأبقار أو الخنازير.
- المزايا: لا تتطلب عادة تناول مميعات الدم مدى الحياة، مما يجعلها مناسبة لكبار السن، والنساء الحوامل، والرياضيين.
- العيوب: أقل تحملاً من الصمامات الصناعية، وتحتاج غالباً إلى استبدال جديد بعد 10–15 سنة.
- الصمامات الصناعية (الميكانيكية): تُصنع من مواد قوية مثل الكربون والمعدن، وتتميز بقدرتها العالية على التحمل.
- المزايا: تدوم مدى الحياة تقريباً ولا تحتاج إلى إعادة تغيير.
- العيوب: تتطلب تناول مميعات الدم (مثل الوارفارين) بشكل دائم للوقاية من الجلطات، وهو ما يجعلها غير مناسبة للحوامل أو للأشخاص الأكثر عرضة للنزيف.

كيفية اختيار الصمام الأنسب لكل مريض
لا يوجد نوع واحد مثالي من الصمامات يناسب جميع المرضى، حيث يعتمد القرار على مجموعة من العوامل يقيّمها الفريق الطبي قبل الجراحة، يُؤخذ بعين الاعتبار عمر المريض وحالته الصحية العامة، ووجود أمراض مرافقة مثل السكري أو ارتفاع الضغط، إضافةً إلى نمط حياته ورغبته الشخصية.
يُفضل استخدام الصمامات الصناعية للمرضى الأصغر سناً بسبب قدرتها على الاستمرار مدى الحياة، بينما تكون الصمامات الحيوية خياراً أفضل لكبار السن أو للنساء اللواتي يخططن للحمل لتجنب مخاطر مميعات الدم. في النهاية، يُحدَّد الخيار لكل مريض بشكل فردي بما يضمن أعلى درجة من الأمان ويحافظ على نوعية حياته على المدى البعيد.
مخاطر عملية تغيير صمامات القلب
مثل أي جراحة كبرى، قد ترافق عملية تغيير صمامات القلب بعض المخاطر التي تختلف شدتها حسب عمر المريض وحالته الصحية العامة. تشمل المضاعفات المحتملة:
- حدوث التهابات (إنتان) في مكان الجراحة أو حول الصمام
- تشكّل جلطات دموية قد تؤدي إلى انسداد الأوعية
- زيادة خطر حدوث السكتة الدماغية
- اضطراب نظم القلب بعد العملية
- ضعف مؤقت في وظيفة الكلية يستمر عادة بضعة أيام
ورغم هذه المخاطر، فإن نسب النجاح مرتفعة جداً، حيث تبلغ نسبة الوفيات في عمليات استبدال الصمام الأبهري نحو 1–2% فقط، وفي عمليات استبدال الصمام التاجي 2–6%، وهي نسب أقل بكثير من خطورة ترك الصمام المريض دون علاج. كما أن معظم المرضى الذين ينجحون في العملية يعيشون حياة طبيعية وبمتوسط عمر قريب من المعدل الطبيعي، ومن المهم الإشارة إلى أن التطورات الحديثة في جراحة القلب، بما في ذلك التقنيات طفيفة التوغل وزرع الصمامات بالقسطرة، قد أسهمت في تقليل هذه المخاطر بشكل ملحوظ وزيادة معدلات الأمان.
الحياة بعد عملية تغيير صمامات القلب
بعد الخروج من المستشفى يبدأ المريض مرحلة التعافي الكاملة في المنزل، حيث يستعيد نشاطه تدريجياً بمساعدة الفريق الطبي. غالباً ما يتمكن المريض من العودة إلى أنشطته اليومية الخفيفة خلال أسبوعين إلى ثلاثة أسابيع، بينما يحتاج الشفاء الكامل من شهرين إلى ثلاثة أشهر، ويكون أقصر في حالات العمليات طفيفة التوغل مثل TAVR مقارنة بالجراحة التقليدية.
خلال هذه الفترة تتحسن نوعية حياة المريض بشكل ملحوظ بفضل عودة وظيفة القلب الطبيعية وزوال الأعراض السابقة، ولضمان أفضل النتائج يُوصى بالمشاركة في برنامج إعادة التأهيل القلبي الذي يشمل تمارين رياضية آمنة، إرشادات غذائية، ودعم نفسي يساعد على التعافي بسرعة أكبر، كما ينبغي الالتزام ببعض التعليمات الهامة:
- تناول الأدوية بانتظام، خصوصاً مميعات الدم عند زرع صمام صناعي
- مراقبة جرح العملية والاتصال بالطبيب عند ملاحظة أي علامات عدوى
- تجنب المجهود البدني العنيف أو رفع الأوزان الثقيلة في الأسابيع الأولى
- الحفاظ على نظام غذائي صحي، والابتعاد عن التدخين والكحول
- الالتزام بالمراجعات الطبية الدورية للكشف المبكر عن أي مضاعفات
باتباع هذه التوصيات يتمكن معظم المرضى من العودة إلى حياتهم الطبيعية تدريجياً، والتمتع بنوعية حياة أفضل وأكثر أماناً.
في الختام، تمثل عملية تغيير صمامات القلب خطوة حاسمة لعلاج أمراض الصمامات التي لا يمكن إصلاحها، حيث تساعد على تحسين كفاءة القلب وتقليل الأعراض المزعجة بشكل كبير، ومع التقدم الطبي في تقنيات الجراحة التقليدية والبدائل الحديثة، باتت هذه العملية أكثر أماناً وأعلى نجاحاً. المتابعة الطبية المنتظمة، والالتزام بالأدوية، واعتماد نمط حياة صحي جميعها عوامل أساسية تضمن للمريض تعافياً أفضل وحياة مستقرة على المدى الطويل.
المصادر:
- UVA Health. (n.d.). Heart valve disease treatment.
- Aurora Health Care. (n.d.). Heart valve repair & replacement.