تُعد صحة عضلة القلب من العوامل الأساسية للحفاظ على وظيفة القلب الطبيعية، وفي بعض الحالات، قد تظهر أعراض غامضة أو مشاكل قلبية تتطلب فحصاً دقيقاً لمعرفة السبب الحقيقي. من الطرق التي تساعد الأطباء على الوصول إلى التشخيص، إجراء يُعرف بخزعة عضلة القلب. يُستخدم هذا الفحص في مواقف طبية خاصة، ويساعد بشكل كبير في تحديد طبيعة المشكلة ووضع خطة العلاج المناسبة.
ما هي خزعة عضلة القلب
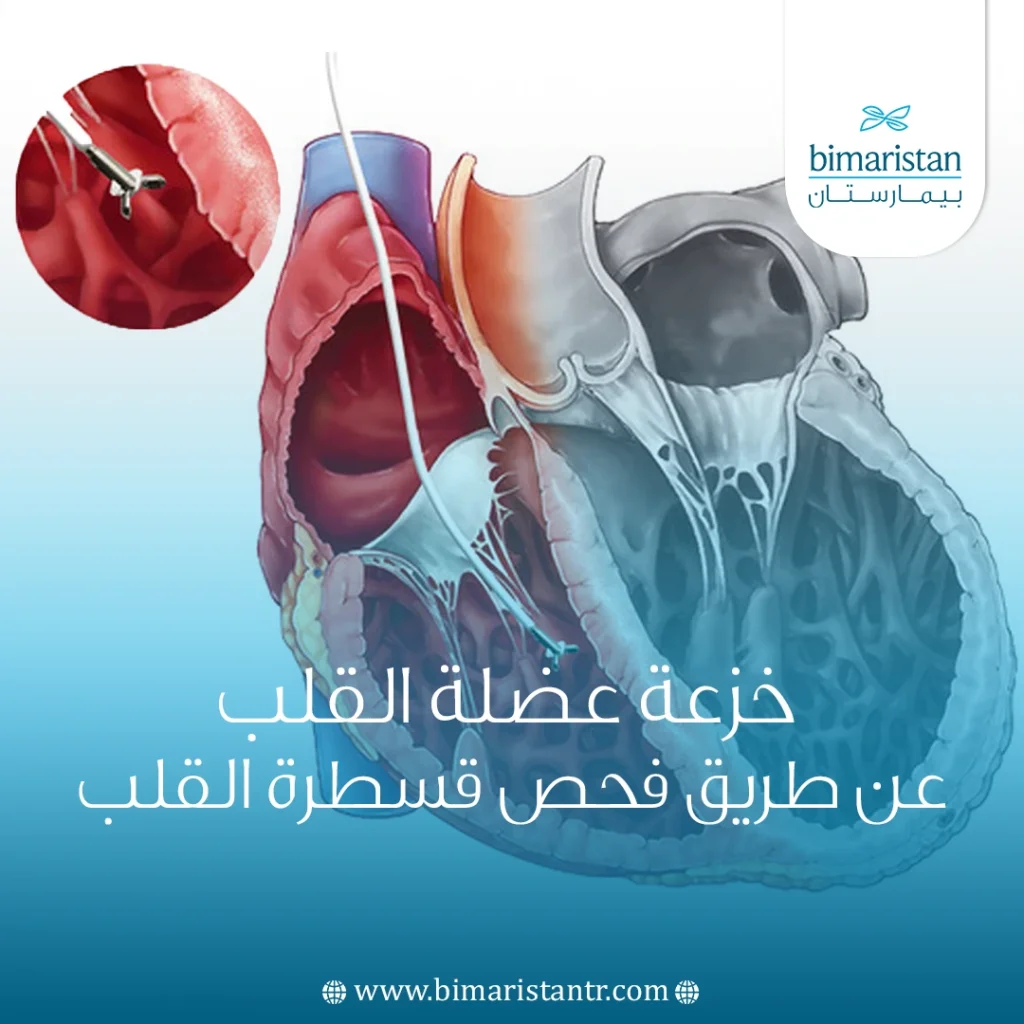
خزعة عضلة القلب هي إجراء طبي يتم فيه أخذ عينة صغيرة جداً من نسيج عضلة القلب، لفحصها تحت المجهر في المختبر. يُساعد هذا الفحص في الكشف عن وجود التهابات، أو تغيرات مرضية، أو علامات على رفض الجسم لعضو مزروع كالقلب. غالباً ما تُجرى الخزعة باستخدام قسطرة قلبية تدخل عبر أحد الأوعية الدموية، مما يجعل الإجراء أقل توغلاً ولا يتطلب عملية جراحية كبرى.
ما هي استطبابات اجراء عملية قسطرة القلب؟
يُجرى فحص قسطرة القلب أحياناً بالتزامن مع خزعة عضلة القلب بهدف تحديد ما إذا كانت هناك مشكلة عضوية في القلب تسبب أعراض معينة يعاني منها المريض. يساعد هذا الفحص في تشخيص عدد من الحالات، مثل تضيق الشرايين التاجية، وأمراض صمامات القلب، والعيوب الخلقية، إضافةً إلى التهابات عضلة القلب. كما يُستخدم أيضاً لمتابعة حالة عضلة القلب بعد عمليات زراعة القلب، لرصد أي علامات على رفض الجسم للعضو المزروع.
ما هي استطبابات خزعة عضلة القلب عن طريق فحص قسطرة القلب ؟
هناك ثلاثة حالات مختلفة بشكل أساسي، تشكل استطباباً لخزعة عضلة القلب:
- الاشتباه في التهاب عضلة القلب: يُطلب أخذ عينة من أنسجة عضلة القلب للتحقق من وجود مرض فيروسي مزمن أو حاد يصيب القلب.
- خزعة عضلة القلب بعد زراعة القلب: يمكن استخدام خزعة عضلة القلب لتحديد ما إذا كان الجسم قد رفض العضو الجديد أم لا، مما يجعل إجراء الخزعة ضرورياً لمتابعة حالة المريض.
- حالة الاشتباه في ما يسمى بمرض تخزين القلب: تشمل هذه الفئة أمراضاً تتراكم فيها مواد غير طبيعية داخل خلايا القلب، مثل البروتينات (الداء النشواني)، والحديد، والنحاس، التي تؤثر على وظيفة عضلة القلب.
بالإضافة إلى ذلك، يمكن أن تكون هناك حالات أخرى مثل اعتلال عضلة القلب واضطرابات أخرى في القلب تجعل الطبيب يطلب إجراء خزعة لتحديد التشخيص بدقة. أيضاً في حالة ضمور عضلات القلب ، وهو ما يسمى الحثل العضلي الذي يقلل من كفاءة عضلة القلب، يمكن استخدام خزعة عضلة القلب للتشخيص بدقة.
موانع إجراء خزعة عضلة القلب
هناك بعض الحالات التي قد تمنع إجراء خزعة عضلة القلب عن طريق القسطرة، حيث يمكن أن يزيد الإجراء من المخاطر على المريض. من أهم هذه الموانع:
- وجود اضطرابات نزفية شديدة أو قصور في عوامل التخثر، مما يعرض المريض لخطر نزيف مفرط أثناء أو بعد الإجراء
- الإصابة بعدوى نشطة في الدم أو على مستوى الجلد في منطقة دخول القسطرة، لتجنب انتقال العدوى أو تفاقمها
- عدم استقرار حالة المريض الصحية، مثل فشل القلب الحاد أو الاضطرابات الخطيرة في نظم القلب التي قد تتفاقم بفعل الإجراء
- وجود أمراض شديدة في الأوعية الدموية، مثل تمدد الشريان أو انسداده في منطقة دخول القسطرة، مما يزيد من خطر المضاعفات
- حالات أخرى يحددها الطبيب بناءً على تقييم شامل لحالة المريض، حيث تفوق مخاطر إجراء الخزعة المنافع المتوقعة
تشخيص إجراء خزعة عضلة القلب
عند وجود مرض في القلب أو الاشتباه به، يبدأ الطبيب بجمع التاريخ الطبي للمريض (سوابق المرض) ويُجري فحصاً بدنياً شاملاً. يُعتمد بشكل خاص على فحص القلب بواسطة سماعة الطبيب للاستماع إلى أصوات القلب. كما يتم إجراء تخطيط كهربية القلب (EKG) وقياس ضغط الدم، وقد يتم مراقبة هذه القياسات على مدار 24 ساعة حسب الحاجة. بالإضافة إلى ذلك، تُستخدم تقنيات التصوير مثل الموجات فوق الصوتية على جدار الصدر والأشعة السينية لتقييم حالة القلب. بناءً على نتائج هذه الفحوصات، يُقرر الطبيب إجراء اختبارات إضافية لتأكيد التشخيص أو تقييم الحالة بشكل أدق.
الاستعداد لـ خزعة عضلة القلب عن طريق فحص قسطرة القلب
يجب أن يكون المريض صائماً قبل إجراء خزعة عضلة القلب باستخدام القسطرة، أي الامتناع عن تناول الطعام والشراب من منتصف الليل حتى انتهاء الإجراء. قد يوصي الطبيب بتناول بعض الأدوية المحددة مسبقاً، ومن الضروري الالتزام الدقيق بهذه التعليمات.
من المهم مناقشة النقاط التالية مع الطبيب قبل الفحص:
- وجود تاريخ مرضي يشير إلى ميل للنزيف أو اضطرابات نزفية
- استخدام أدوية مميعة للدم مثل مضادات التخثر
- تناول أدوية معينة مثل الميتفورمين، والذي غالبًا ما يُطلب إيقافه قبل الفحص لتجنب تفاعله مع مواد التباين
كما يُنصح بالتوقف عن التدخين والمشروبات الكحولية قبل الإجراء بساعات، ويجب على المريض إزالة جميع الأشياء الشخصية مثل المجوهرات، والعدسات اللاصقة، وأطقم الأسنان المتحركة، وتجنب وضع مستحضرات التجميل في يوم الإجراء.
كيف تتم خزعة عضلة القلب؟
يعتمد نوع القسطرة التي تُجرى على الأعراض ونتائج الفحوصات السابقة؛ فقد يتم إجراء قسطرة القلب اليمنى أو قسطرة القلب اليسرى. عادةً ما يُستخدم التخدير الموضعي في كلا النوعين من الإجراءات.
قسطرة القلب الأيمن
تتم قسطرة القلب الأيمن (قسطرة وريدية) عبر عمل ثقب في منطقة الفخذ أو ثنية الكوع، ثم تُدفع القسطرة عبر الوريد المعني إلى البطين الأيمن للقلب أو إلى أوعية أخرى مثل الشريان الرئوي. في بعض الحالات، يُدمج بالون مع القسطرة، يُنفخ لنقل طرف القسطرة إلى القلب الأيمن عن طريق تدفق الدم، وتُعرف هذه التقنية باسم “قسطرة الفيضان”. غالباً ما تُدخل القسطرة من الوريد الوداجي الباطن الأيمن. تتميز هذه الطريقة بانخفاض ضغط الدم في الجانب الأيمن للقلب، مما يقلل من مخاطر المضاعفات أثناء الإجراء.
قسطرة القلب الأيسر
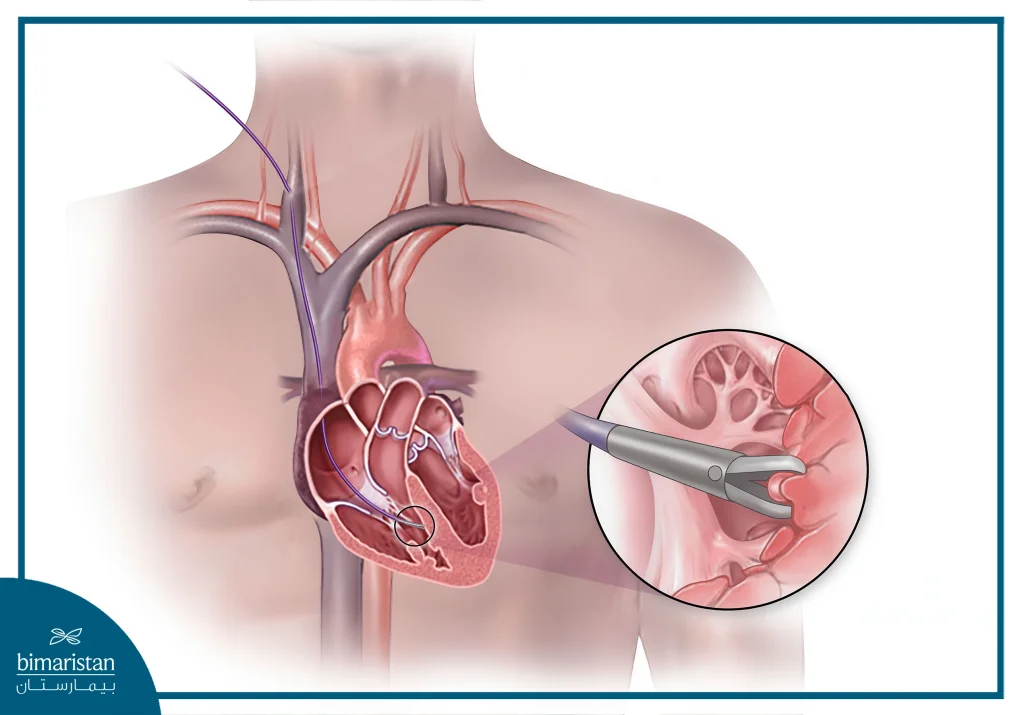
يتم إجراء قسطرة القلب الأيسر عبر إدخال القسطرة في شريان رئيسي، عادةً في منطقة الفخذ (الشريان الفخذي)، ثم تُدفع عكس اتجاه تدفق الدم إلى البطين الأيسر أو الشريان الأورطي. تُستخدم هذه القسطرة لفحص الشرايين التاجية وصمامات القلب. نظراً لارتفاع الضغط في الجانب الأيسر من القلب، فإن هذا الإجراء يحمل مخاطر أعلى مقارنة بالقسطرة اليمنى.
الفحوصات والإجراءات المصاحبة
مع وجود القسطرة في مكانها، يمكن إجراء فحوصات متعددة، مثل:
- سحب عينات دم لفحص مستويات الأكسجين في حجرات القلب
- قياس الضغط وفروق الضغط في مواقع مختلفة داخل القلب والأوعية الدموية
- حقن وسائط التباين لإجراء تصوير بالأشعة السينية (تصوير الأوعية الدموية)، لتقييم وظيفة الشرايين التاجية وصمامات القلب
- إجراء اختبار إجهاد لقياس ضغط الدم ووظيفة عضلة القلب أثناء ضخ الدم، مثل استخدام دواسة الدراجة في وضع الاستلقاء
بالنسبة لخزعة عضلة القلب (أخذ عينة صغيرة من نسيج القلب)، يتم أخذ عينات الأنسجة باستخدام قسطرة قلب أيمن خاصة ، ونادراً ما يتم ذلك باستخدام قسطرة القلب الأيسر، يعود السبب لكون ضغط الدم في الجانب الأيمن من القلب أقل بكثير من ضغط الدم في الجانب الأيسر. نتيجة لذلك، يمكن إجراء خزعة في منطقة الجزء الأيمن من القلب مع مخاطر أقل بكثير من الجزء الأيسر.
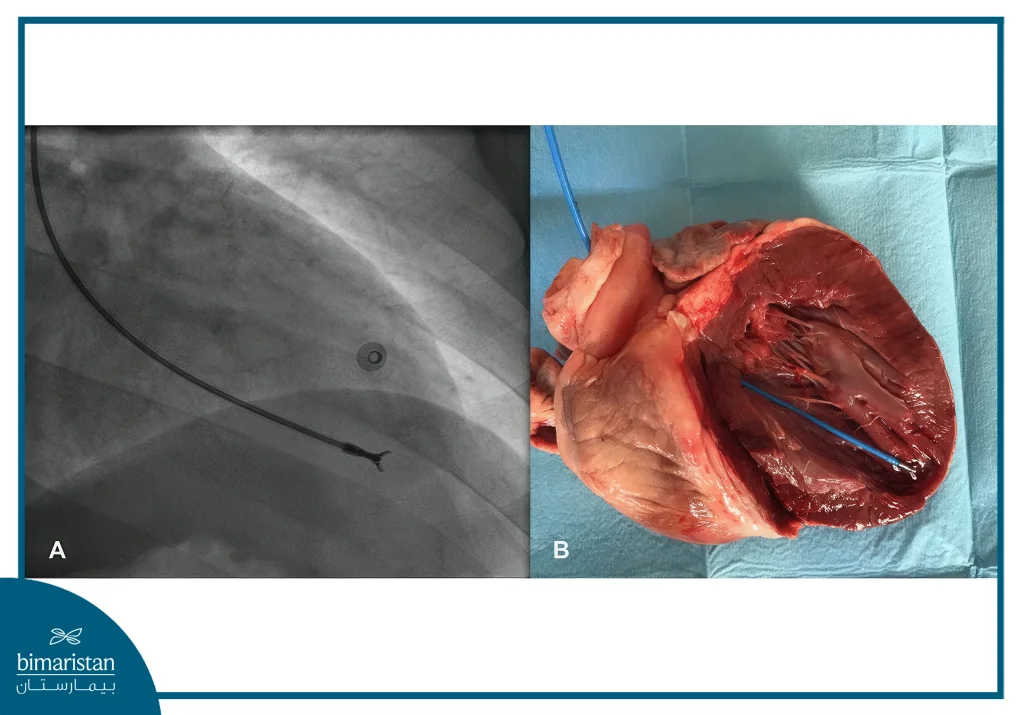
تحتوي القسطرة على ملقط خزعة يُستخدم لإزالة الأنسجة، حيث يتم توفير الرؤية اللازمة أثناء الإجراء باستخدام الأشعة السينية. بواسطة ملقط الخزعة، تُؤخذ ما بين أربع إلى سبع عينات من الأنسجة، وتكون هذه العينات صغيرة الحجم عادةً لا تتجاوز حجم رأس الدبوس، وتُؤخذ من نقاط مختلفة داخل القلب. يمكن إعطاء المريض عامل تباين لضمان رؤية أفضل أثناء الإجراء.
أثناء أخذ عينات عضلة القلب، لا يشعر المريض بأي ألم. عادةً ما تستغرق العملية بالكامل من نصف ساعة إلى ساعة، وبعد الانتهاء من فحص القسطرة، تُغلق منطقة الجلد المثقوبة وتوضع ضمادة ضغط عليها. وإذا تم إجراء شق صغير (مثلًا عند منحنى الكوع) لإدخال القسطرة، فقد يُغلق الموقع بخياطة.
توضع العينات المأخوذة في أنابيب زجاجية أو بلاستيكية صغيرة مملوءة بالفورمالين، وهو سائل يُحافظ على متانة الأنسجة، وتُرسل هذه العينات بعد ذلك إلى المختبر المختص حيث تخضع لفحص الأنسجة التشريحي (التشريح المرضي).
ماذا يحدث بعد خزعة عضلة القلب عن طريق فحص قسطرة القلب؟
بعد أخذ عينات الأنسجة بنجاح ، يزيل الطبيب القسطرة والغمد بالكامل، ويُضغط على مكان البزل بضمادة خاصة بواسطة الطبيب أو الممرضة بقوة لمدة خمس دقائق تقريباً. يجب على المريض بعد ذلك ارتداء ضمادة ضغط في منطقة دخول القسطرة لمدة ساعتين إلى ثلاث ساعات. ، وهي الفترة التي يُفضل خلالها بقاء المريض في الفراش.
قبل السماح للمريض بمغادرة المستشفى، يُجرى فحص بالموجات فوق الصوتية للقلب بعد حوالي ساعة من الإجراء. يساعد هذا الفحص على التأكد من عدم حدوث أي ضرر للقلب أو التعرف عليه مبكراً في حال حدوثه. بسبب احتمال إصابة القلب أثناء أخذ العينات، قد يضطر بعض المرضى للبقاء في المستشفى تحت المراقبة والمتابعة في وحدة العناية المركزة.
ينصح بتجنب المجهود البدني المفرط لمدة أسبوع، بينما لا تتطلب معظم الحالات الراحة الكاملة في السرير، وفي حال ظهور أي أعراض قد تشير إلى مضاعفات محتملة، يجب التواصل مع الطبيب فوراً دون تأخير.
مضاعفات إجراء خزعة عضلة القلب
تُعد المضاعفات الناتجة عن خزعة عضلة القلب عبر القسطرة نادرة نسبياً، لكن قد تحدث بعض الآثار الجانبية التي تستدعي الانتباه. من بين المضاعفات المحتملة:
- إصابة الأنسجة المحيطة، مثل اختراق جدار الوريد أو ثقب القلب أو إلحاق ضرر بصمامات القلب
- اضطرابات نظم القلب، والتي تظهر أحياناً أثناء الإجراء وغالباً ما تزول تلقائياً دون تدخل
- النزيف أو ظهور كدمات (ورم دموي) في موضع دخول القسطرة، وقد يؤدي النزيف في حالات نادرة إلى انصباب تاموري قد يهدد الحياة
- إصابة الأعصاب في منطقة القسطرة، مما قد يسبب تنميلاً أو ضعفاً حركياً
- في حالات نادرة، قد يحدث ثقب في الرئة يؤدي إلى استرواح الصدر (تجمع الهواء في التجويف الصدري) والذي قد يعيق عملية التنفس
- قد تتعرض القسطرة للتلف أثناء الإجراء، مثل انكسار طرفها وانتقاله في مجرى الدم
- تكوّن خثرات دموية داخل الأوعية، مما قد يؤدي إلى مضاعفات خطيرة كـ الانسداد الرئوي (احتشاء رئوي)
- استخدام مواد التباين المحتوية على اليود قد يسبب فرط نشاط الغدة الدرقية لدى بعض المرضى
- من المضاعفات الأخرى النادرة: العدوى الموضعية أو ردود الفعل التحسسية تجاه المواد المستخدمة
رغم ندرة هذه المضاعفات، فإن الإجراء يُجرى عادة تحت مراقبة دقيقة لتقليل المخاطر وضمان التدخل السريع عند الحاجة.
الإنذار بعد خزعة عضلة القلب عن طريق فحص قسطرة القلب
غالباً ما توفر خزعة عضلة القلب عن طريق القسطرة تشخيصاً دقيقاً لطبيعة المرض القلبي ودرجة تقدمه، ما يساعد الأطباء على وضع خطة علاجية مناسبة وفعالة، وعلى الرغم من دقة هذا الإجراء، فقد تكون العينة المأخوذة أحياناً غير كافية أو لا تعكس بدقة التغيرات المرضية، مما قد يؤدي إلى نتائج غير حاسمة أو غير دقيقة. مع ذلك، يُعتبر إجراء الخزعة مبرراً ومفيداً في معظم الحالات، إذ إن مخاطر الإجراء تبقى محدودة مقارنة بخطورة إغفال تشخيص أمراض قلبية خطيرة قد تهدد حياة المريض إذا لم تُكتشف وتُعالج في الوقت المناسب.
في الختام، تُعد خزعة عضلة القلب عن طريق فحص قسطرة القلب أداة تشخيصية مهمة للكشف عن أمراض القلب غير المفسّرة سريرياً، مثل التهاب العضلة القلبية أو رفض زرع القلب. رغم وجود بعض المخاطر، فإن الإجراء يُعتبر آمناً بشكل عام عند تنفيذه في مراكز طبية متخصصة، مع اتباع الإرشادات اللازمة قبل وبعد الفحص. إن التعاون مع الفريق الطبي والالتزام بالتوصيات يساهم في تحسين دقة التشخيص وتقليل احتمال حدوث المضاعفات.
المصادر:
- Penn Medicine. (n.d.). Heart biopsy.
- Johns Hopkins Medicine. (n.d.). Right heart catheterization with heart tissue biopsy.
- University of Rochester Medical Center. (n.d.). Cardiac biopsy.