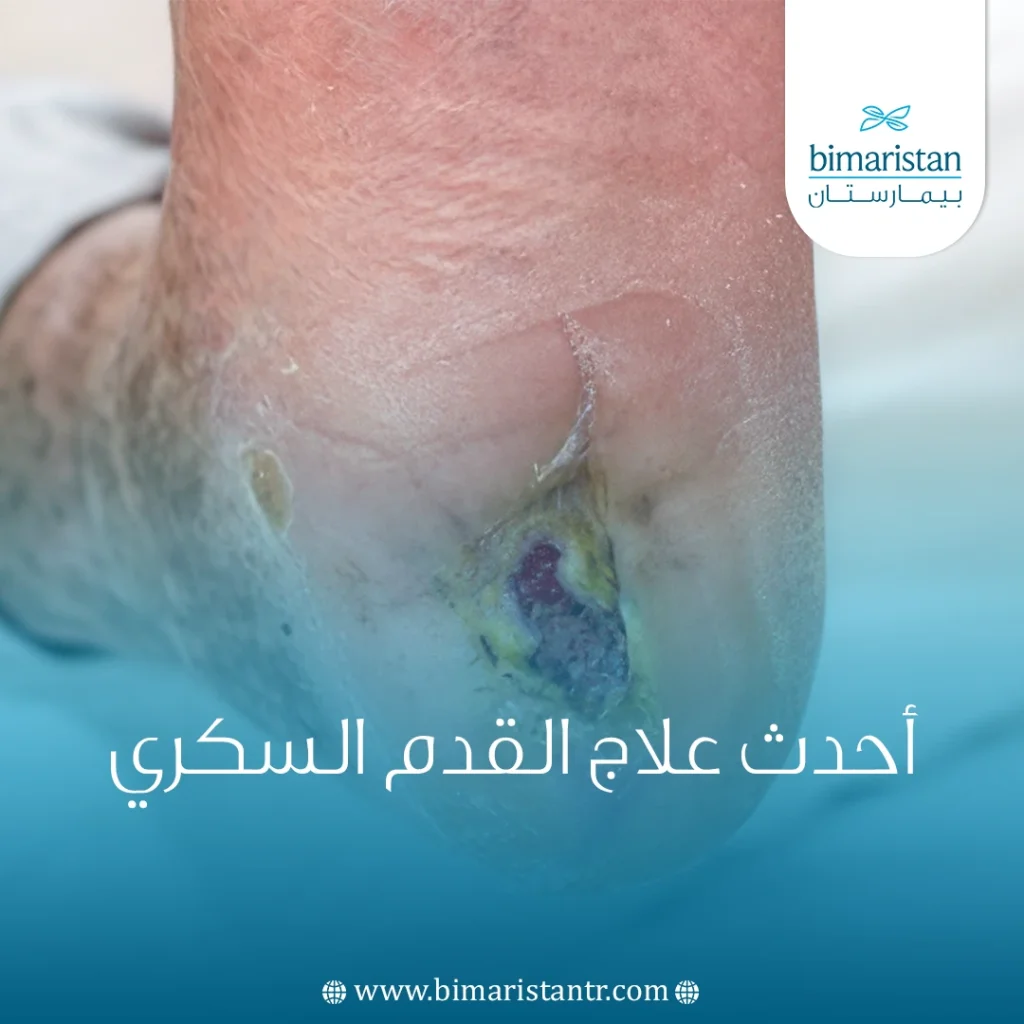
القدم السكري من أكثر مضاعفات السكري خطورة، إذ قد يؤدي إهمالها إلى تقرحات صعبة الالتئام، وقد تنتهي بالبتر. لكن بفضل التطورات الحديثة في طب الأوعية الدموية، أصبح من الممكن علاج القدم السكري بطريقة فعّالة عبر توسيع الشرايين باستخدام القثطرة (رأب الأوعية بالبالون). هذا الإجراء المتقدم، الذي يُطبق بنجاح في تركيا، يعد أحدث علاج القدم السكري ويساعد في تحسين تدفق الدم وتسريع شفاء الجروح، مما يقلل بشكل كبير من خطر البتر ويحسّن جودة حياة المرضى.
ما هي القدم السكري
تُعد القدم السكري من المضاعفات الشائعة والخطيرة لداء السكري، وتنشأ نتيجة تلف الأعصاب الطرفية وضعف التروية الدموية في القدمين. يؤدي ارتفاع مستويات السكر المزمن في الدم إلى فقدان الإحساس بالألم والحرارة والضغط، ما يمنع المريض من ملاحظة الجروح أو التقرحات البسيطة التي قد تتفاقم بصمت. بالتزامن مع ذلك، تسهم أمراض أوعية الأعضاء المحيطية في إبطاء التئام الجروح، مما يمهد الطريق أمام الالتهابات المزمنة، وفي بعض الحالات الشديدة قد تتطور الحالة إلى غرغرينا تستدعي البتر.
تتفاوت أشكال القدم السكري بين تقرحات عصبية ‑ إقفارية، والتهابات عميقة في العظم أو الأنسجة الرخوة، إضافةً إلى تشوهات هيكلية مثل قدم شاركو التي تنتج عن كسور غير ملحوظة تؤدي تدريجيًا إلى انهيار المفاصل. يُقدّر أنَ ما يقارب 15% من المصابين بالسكري يتعرضون لقرحة قدم خلال حياتهم، وقد يحتاج ما بين 14% إلى 24% منهم إلى البتر في حال عدم تلقي العلاج المناسب في الوقت المناسب.
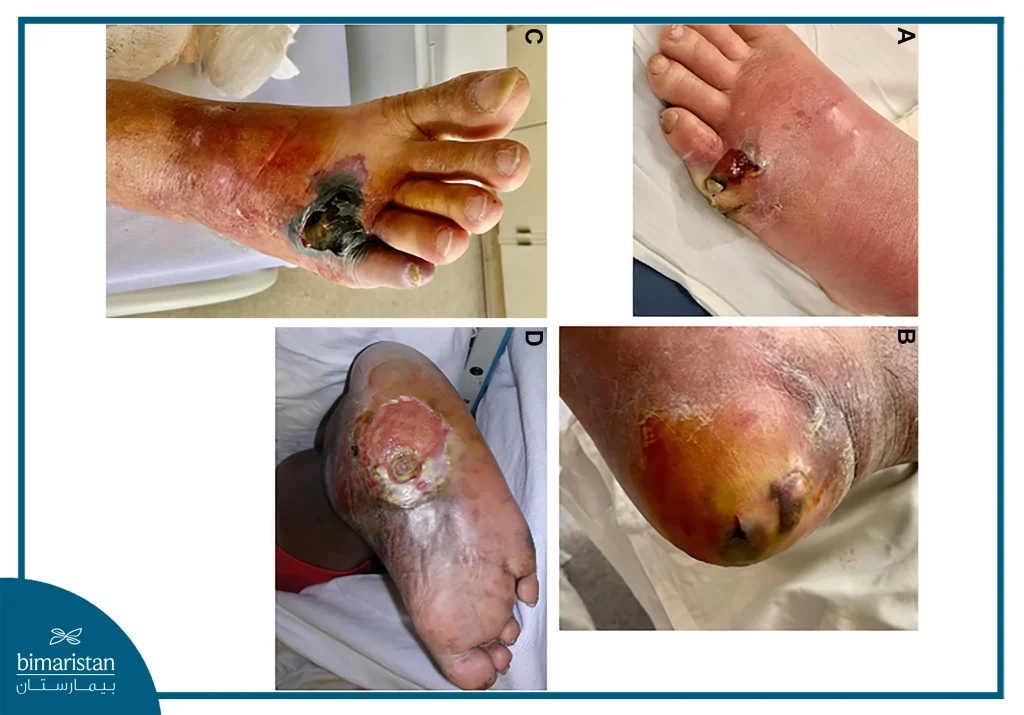
أسباب القدم السكري
تُعد القدم السكري حالة معقدة تنجم عن تفاعل عدة عوامل مرضية، أبرزها: اعتلال الأعصاب المحيطية، ونقص التروية الدموية، والعدوى الجرثومية. غالباً ما تترافق هذه العوامل معاً، حيث يعمل كل من تلف الأعصاب وضعف الدورة الدموية كعوامل تمهيدية، بينما تظهر العدوى عادةً كمضاعفات لاحقة تزيد من سوء الحالة.
اعتلال الأعصاب المحيطية
يُعد الاعتلال العصبي السكري من أشيع أسباب القدم السكري، ويؤثر على الأعصاب الحسية والحركية واللاإرادية. يؤدي الاعتلال الحسي إلى فقدان الإحساس بالألم أو الحرارة أو الضغط، مما يجعل المريض عرضة للإصابات دون أن يشعر بها. بينما يتسبب الاعتلال الحركي في تغيرات هيكلية وتشوهات في القدم، تحدّ من حركة المفاصل وتغيّر مناطق الضغط على باطن القدم، مما يزيد من خطر التقرحات. أما تلف الأعصاب اللاإرادية فيؤثر على تنظيم التعرق وتغذية الجلد، ما يزيد من هشاشة الأنسجة.
نقص التروية الدموية
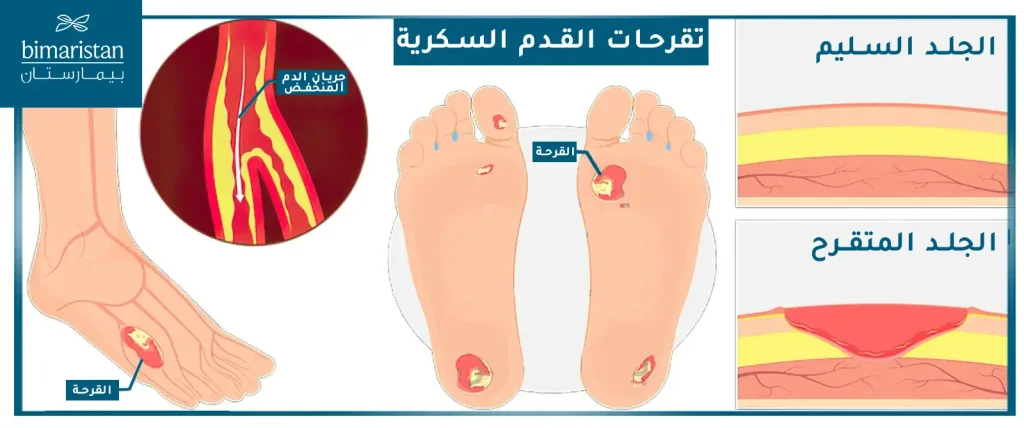
ترتبط أمراض الأوعية الدموية المحيطية بشكل وثيق بحدوث القدم السكري، وتؤدي إلى ضعف تروية الأنسجة بالأكسجين. كلما ارتفع الخضاب الغلوكوزي (HbA1c) بنسبة 1%، تزداد احتمالية الإصابة بأمراض الأوعية بنسبة تصل إلى 25–28%. وتُعد التقرحات الناتجة عن نقص التروية أو التقرحات العصبية–الإقفارية الأكثر شيوعاً في القدم السكري، وهي تتطلب في كثير من الأحيان علاجاً داخل الأوعية مثل رأب الأوعية الدموية بالقثطرة، كجزء من خطة علاج القدم السكري.
من السمات المميزة لمرضى السكري أن شرايين الأطراف تصبح متكلسة وصلبة، مما يضعف قدرة الأوعية على التمدد ويقلل من فعالية التروية. كما أن اضطرابات الأوعية الدقيقة تضيف عبئاً إضافياً على تغذية الأنسجة، مما يعيق الشفاء ويزيد من خطر الغرغرينا.
انتانات القدم السكرية – التهاب القدم السكري
تُعد العدوى الجرثومية عاملاً خطيراً يُفاقم قرحات القدم السكري، خصوصاً عند وجود اعتلال بالأوعية، وغالباً ما تكون العدوى ثانوية للتقرحات، لكنها ترتبط بشكل مباشر باحتمال حدوث البتر أو الوفاة، خاصةً في حالات التهاب العظم والنقي أو انتشار الانتان عبر الأنسجة الرخوة والأنسجة العميقة، وتزداد خطورة العدوى في ظل الأمراض المرافقة مثل قصور الكلى أو ضعف المناعة.
أعراض القدم السكري
تتنوع أعراض القدم السكري باختلاف مدى تأثر الأعصاب والأوعية الدموية، وتشمل:
- اعتلال الأعصاب:
- خدر أو وخز أو ألم في القدمين أو الساقين، خاصة في الليل
- فقدان الإحساس بالحرارة أو البرودة
- ضعف العضلات
- صعوبة تحريك القدمين
- تشوهات في القدم
- اعتلال الأوعية الدموية:
- جلد جاف وشاحب وبارد في القدمين
- تقرحات أو جروح بطيئة الشفاء في القدمين
- ألم في الساقين، خاصة عند المشي
- تغير لون القدمين إلى اللون الأحمر أو الأزرق
- فقدان الشعر في القدمين
- مضاعفات أخرى:
- عدوى القدم
- الغرغرينا (موت الأنسجة)
- بتر القدم أو الساق
التعرف المبكر على هذه الأعراض يساعد في اختيار أحدث علاج القدم السكري وتفادي المضاعفات المستديمة.
العلاج داخل الأوعية الدموية (رأب الأوعية الدموية) للقدم السكرية في تركيا
هناك أربعة خيارات لـ علاج غرغرينا القدم السكري : العلاج المحافظ، البتر البدئي، المجازة الوعائية الجراحية، وإعادة فتح الأوعية الدموية (يعتبر أحدث علاج القدم السكري)، ما يلي أكثر عن رأب الأوعية:
يُعد رأب الأوعية الدموية من أفضل العلاجات للقدم السكري، خصوصاً عند المرضى الذين يعانون من تقرحات عصبية-إقفارية ناتجة عن انسداد الشرايين ما تحت الركبة، حيث تتركز معظم التقرحات السكرية في هذه المناطق، وتتميز بأنها آفات طويلة ومتشعبة، بخلاف التقرحات الناتجة عن تصلب الشرايين التي غالباً ما تكون موضعية وقصيرة.
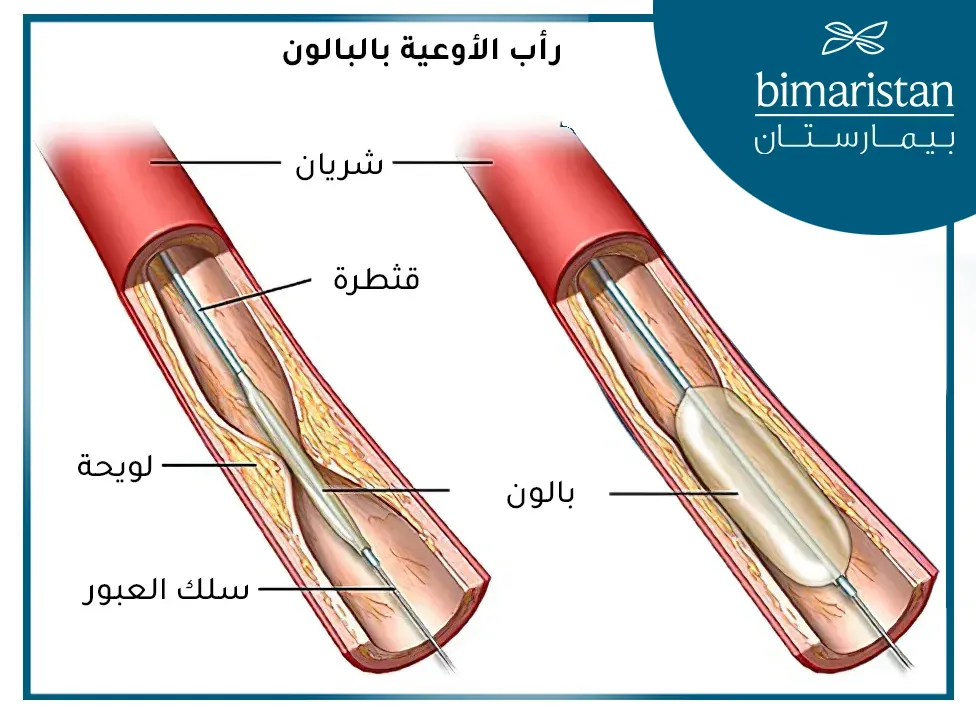
يتطلب هذا النوع من العلاج مراكز متخصصة تمتلك خبرة تقنية عالية، إذ تعتمد فعاليته على مهارة الفريق الطبي في التعامل مع الآفات المعقدة وتخصيص العلاج حسب الحالة السريرية لكل مريض. يشمل العلاج توسيع الشرايين المسدودة باستخدام بالونات أو دعامات صغيرة دون الحاجة إلى جراحة كبرى، مما يُحسّن تدفق الدم ويُسرّع من التئام الجروح.
طريقة إجراء العلاج داخل الأوعية الدموية للقدم السكرية في تركيا
يُعد العلاج داخل الأوعية الدموية، وتحديدًا رأب الأوعية بالبالون، من أحدث علاجات القدم السكري، ويُنفّذ في مراكز متخصصة ذات خبرة دقيقة. يبدأ الإجراء عادةً عبر ثقب صغير في الجلد دون الاقتراب من التشعبات الوعائية، ويتم إدخال قسطرة للوصول إلى الشرايين المسدودة، لا سيما تلك الموجودة تحت الركبة. يُستخدم البالون لتوسيع الشريان المصاب، وفي بعض الحالات تُستخدم دعامات أو قنيات عند فشل التوسيع وحده في تحسين التدفق الدموي. ومع أن زرع القنيات ليس الخيار الأول، إلا أنه يُطبّق عند وجود تضيق شديد أو تمزق وتضرر واضح في بطانة الوعاء الدموي.
تشمل التقنيات المتقدمة المستخدمة في تركيا استئصال اللويحات العصيدية بالليزر أو بأجهزة ميكانيكية، يليها رأب وعاء باستخدام بالون مغطى بالأدوية. كما تُطبّق تقنيات لتجاوز التكلسات، مثل التوسيع التدريجي، أو ما يُعرف بالتخليل (modification) باستخدام أسلاك أو إبر خاصة لتسهيل مرور البالون في الشرايين المتكلسة. يعتمد نجاح الإجراء على توفر التجهيزات المناسبة وخبرة الفريق الطبي، ويهدف إلى تحسين التروية الدموية، وتسريع التئام التقرحات، وتقليل الحاجة إلى البتر.
متى يتم اللجوء إلى العلاج داخل الأوعية الدموية للقدم السكرية؟
يُستخدم العلاج داخل الأوعية الدموية كواحد من أفضل العلاجات للقدم السكري عند وجود تقرحات لا تلتئم، سواء كانت مصحوبة بالتهاب أو غرغرينا، بشرط أن يكون الطرف المصاب قابلاً للحفاظ عليه وأن يؤدي العلاج إلى تحسن جودة حياة المريض، حيث لا يُنصح بهذا الإجراء للمرضى طريحي الفراش أو المصابين بالخرف المتقدم.
يتم اتخاذ القرار بين العلاج داخل الأوعية الدموية أوالجراحة المفتوحة من قبل فريق متعدد التخصصات، استناداً إلى عدة عوامل، مثل قابلية الأوعية للجراحة، ومدى تدفق الدم، وحالة المريض العامة. في كثير من الحالات يُفضل رأب الأوعية عبر الجلد كخيار أول، خاصةً مع تزايد الوعي بأهمية التدخل السريع، حيث تُعد معالجة قرحة مصابة بعدوى حالة طارئة يُستحسن التعامل معها خلال 24 ساعة.
متى نتوقف عن رأب الأوعية ونحاول في يوم آخر؟
يمكن أن تكون التدخلات الشريانية في الأطراف السفلية إجراءات معقدة تتطلب ساعات عديدة من الجراحة، ويجب النظر في إنهاء الإجراء إذا كان لدى المريض عدم ارتياح تحت التخدير الموضعي، ومن المحتمل أن يتحرك المريض الذي يشعر بعدم الارتياح وتؤدي إلى مشاكل في تصوير الأوعية الدموية مما يجعل الإجراء صعباً للغاية.
كذلك، قد يستدعي الإجراء استخدام كميات كبيرة من المادة الظليلة، ما يزيد من خطر إصابة الكلى الحادة. لذلك من المهم دراسة تشريح القدم وقوسها بعناية قبل أي تدخل، نظراً للاختلافات التشريحية التي قد تؤثر على النتائج. لا يجب أن يقتصر التخطيط على معرفة موقع الانسداد فحسب، بل يجب أيضاً التأكد من توفر المعدات المناسبة، ومراعاة الأمراض المصاحبة للمريض ومدى تأثيرها على نجاح العلاج. كما ينبغي تحديد الأهداف العلاجية بوضوح قبل البدء، لضمان اتخاذ القرار الصحيح بشأن المضي بالإجراء أو تأجيله.
نتائج أحدث علاج القدم السكري عن طريق رأب الأوعية
تُظهر نتائج كل من الجراحة المفتوحة والعلاج داخل الأوعية الدموية معدلات متقاربة من حيث شفاء قرحة القدم السكري وإنقاذ الطرف، حيث تتراوح بين 78–85%. ورغم أن سالكية الأوعية (patency) تكون عادةً أفضل بعد جراحة المجازة مقارنةً بالتدخل داخل الأوعية، فإن ذلك لا يُعد عاملاً حاسماً، إذ إن قرحة القدم السكري عادةً ما تلتئم خلال فترة تتراوح بين 6 إلى 9 أشهر، وهي مدة كافية لتحقيق الهدف الأساسي من العلاج، وهو شفاء الجرح وإنقاذ الطرف.
عادةً ما لا يحتاج مرضى السكري إلى استمرار سالكية الأوعية لفترات طويلة بعد التئام الجرح، فهم غالباً لا يعانون من آلام الراحة مثل مرضى نقص التروية الشديدة. ولهذا السبب، فإن التدخل داخل الأوعية الدموية غالباً ما يحقق نتائج كافية، ويُشار إلى رأب الأوعية في بعض الحالات بوصفه “مجازة مؤقتة” لدوره المؤقت في تحسين التروية حتى التئام الجرح.
في الختام، يُعدّ الكشف المبكر والتدخّل العلاجي الفوري أمرين أساسيين في الوقاية من مضاعفات القدم السكري، ومع التطور السريع في الطب، باتت الخيارات العلاجية أكثر فعالية وأقل تدخلاً. إنّ أحدث علاج القدم السكري مثل توسيع الأوعية بالقسطرة والعلاجات البيولوجية يمنح المرضى أملاً حقيقياً في الشفاء الكامل وتجنّب البتر. لذلك، لا تتردد في مراجعة الطبيب المختص عند ظهور أي أعراض غير معتادة، فالتشخيص المبكر هو الخطوة الأولى نحو التعافي.
المصادر:
- Li M. Guidelines and standards for comprehensive clinical diagnosis and interventional treatment for diabetic foot in China. Journal of Interventional Medicine 2021; 4: 117-129.
- Wong T.Y. Endovascular treatment of diabetic foot ischemic ulcer – Technical review. Journal of Interventional Medicine 2020; 3: 17-26.
- U.S. National Library of Medicine. (2024, March 15). Diabetic foot . MedlinePlus.