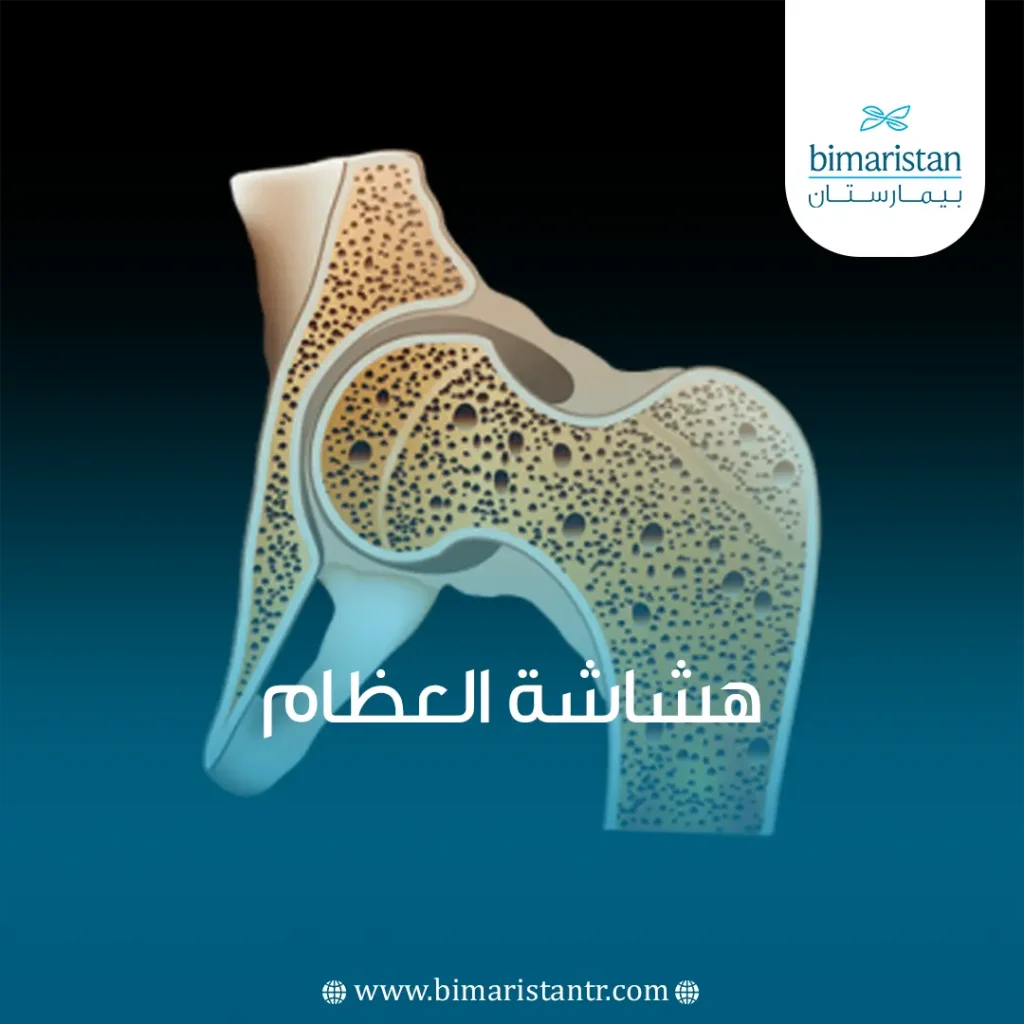
العظام في جسمنا عبارة عن نسيج حي يتجدد باستمرار؛ الجسم السليم يعمل على إعادة تشكيل العظام من خلال هدم الأنسجة العظمية القديمة وتحل محلها أخرى جديدة. تحدث عند استمرار الهدم دون بناء كافٍ للأنسجة العظمية.
تؤدي الكسور الهشة المرتبطة بالهشاشة إلى انخفاض كبير في جودة الحياة، مع زيادة في معدلات الإصابة والوفاة، ومن الجدير بالذكر أن النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال.
ما هو مرض هشاشة العظام؟
هو مرض ينقص من متانة العظام، مما يجعلها أكثر هشاشة وعُرضة للكسر حتى بأقل الصدمات. يشار إليه غالباً بـ “المرض الصامت” نظراً لغياب العلامات التحذيرية المبكرة؛ قد لا يشعر المرضى بأي تغير حتى اللحظة التي تحدث فيها الكسور، وهي غالباً ما تكون في العمود الفقري أو الورك أو الرسغ كما تحدث أيضاً في الركبة.
التركيب الداخلي للعظم يُشبه شبكة العسل. في حال هشاشة العظام، تتقلص جدران هذه الشبكة وتتسع الفجوات بينها، أما الطبقة الخارجية للعظم تصبح أرق، وهو ما يزيد من ضعف العظم.
في المراحل المتقدمة من المرض، حتى الحركات البسيطة كالسعال أو ارتطام خفيف قد تسبب الكسور، أيضاً يعاني المرضى من تباطؤ في التعافي من الكسور، وقد ينتج عن ذلك ألم مستمر. كسور الورك والعمود الفقري تكون ذات الخطورة الأعلى، حيث يمكن أن تؤدي إلى انخفاض ملحوظ في قدرة كبار السن على الحركة والاعتماد على أنفسهم.
أنواع هشاشة العظام
تنقسم هشاشة العظام إلى نوعين أساسيين، حيث يحتل كل منها مساراً مميزاً في التطور والتعامل:
هشاشة العظام الأولية
الأكثر شيوعاً، وعادة ما تظهر مع تقدم السن وتتأثر بشكل كبير بالهرمونات، خصوصاً لدى النساء بعد سن اليأس بسبب تراجع مستويات الإستروجين، الأمر الذي يقلل من الكثافة العظمية ويرفع خطر الكسور. في حين يصيب الشكل الشيخوخي للمرض الرجال والنساء فوق السبعين، مما يزيد من معدلات الكسور في الرسغ والحوض والفقرات.
هشاشة العظام الثانوية
ترجع إلى أسباب طبية أخرى أو الاستعمال المطول لأدوية معينة، وتشمل حالات مثل أمراض الكلى وتأثيرات العلاج لبعض الأورام وتناول الستيروئيدات بجرعات كبيرة. تكتسب هذه الحالة أهمية خاصة إذ يمكن أن تتحسن بتجنب المسبب.
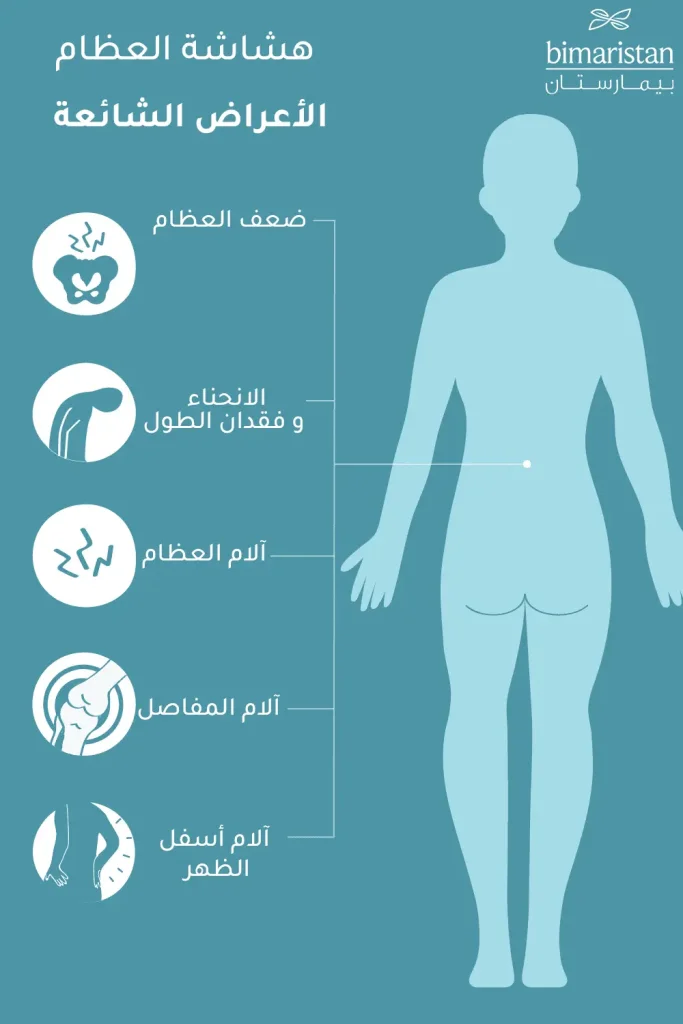
أعراض هشاشة العظام
تكون أعراض هشاشة العظام غالباً غير ملحوظة مثل الألم أو الحمى إلا أن هناك أعراض يجب الانتباه لها، فالكسور الناتجة عن أقل الإصابات قد تكون أولى إشارات تخلخل العظام، والتي قد تأتي على شكل ألم أو تورم بعد السقوط البسيط كما في حالة هشاشة العظام في الركبة.
يمكن أن تتظاهر أعراض هشاشة العظام عند النساء بشكل مشابه لشكلها عند الرجال بشكل، ولكن هناك بعض الفروقات بسبب الاختلافات الهرمونية والفيزيولوجية بين الجنسين.
أعراض هشاشة العظام عند النساء
- فقدان ملحوظ في الطول
- تغيرات في الوضعية مثل الانحناء أو الحداب
- ضعف العظام مما يعني تعرضها للكسور بشكل أكبر
أعراض هشاشة العظام عند الرجال
- ضيق التنفس، ينجم عن تضيق في فقرات العمود الفقري، مما يؤثر على القدرة الرئوية
- الانحناء وفقدان الطول
- آلام أسفل الظهر
- آلام المفاصل
- آلام العظام
التغييرات الجسدية قد تحدث تدريجياً وغالباً ما يلحظها أفراد الأسرة قبل المريض نفسه. يمكن لفقرات العمود الفقري القطني المتأذية أن تولد آلاماً مستمرة في الظهر.
أسباب هشاشة العظام
تحدث هشاشة العظام عندما تفقد العظام الكثير من كثافتها وتحدث تغييرات في هيكل أنسجة العظم. قد تؤدي بعض عوامل الخطر إلى حدوث هشاشة العظام أو زيادة احتمالية الإصابة بها.
يعاني العديد من الأشخاص من بعض عوامل الخطر، ولكن آخرين قد يعانون منها دون وجود أي عوامل خطر محددة. هناك بعض عوامل الخطر التي لا يمكن تعديلها، وأخرى قد تكون قابلة للتعديل.
اقرأ عن: عملية تطويل العظام والقامة
عوامل غير قابلة للتعديل
- الجنس: أعلى عند النساء، خاصةً بسبب انخفاض كثافة العظام وحجم العظام الأصغر مقارنةً بالرجال.
- العمر: زيادة فقدان العظام مع التقدم في العمر وتباطؤ نمو العظم الجديد، ويزداد الخطر بعد سن السبعين عند الرجال.
- حجم الجسم: خطر أعلى عند لأفراد النحيلين ذوي العظام الهزيلة بسبب وجود كثافة أقل للعظام.
- العرق: النساء البيض والآسيويات عرضة لخطر أعلى، والأفراد الأمريكيين السود والمكسيكيين الأمريكيين عرضة لخطر أقل.
- السوابق المرضية العائلية: خطر أكبر في حال وجود هشاشة العظام أو كسور الورك عند احد أفراد العائلة.
- التغيرات الهرمونية: النساء بعد سن الإياس أو النساء ذوات اضطرابات الدورة الشهرية، والرجال المصابين بأمراض تسبب انخفاض في مستويات التستوستيرون.
عوامل قابلة للتعديل
- النظام الغذائي: المدخول المنخفض للكالسيوم و فيتامين (د) والحمية القاسية أو نقص تناول البروتين.
- بعض الحالات الطبية: الأمراض الغدية والهرمونية والأمراض الهضمية والتهاب المفاصل الرثياني وبعض أنواع السرطان وفيروس نقص المناعة البشرية/الإيدز وفقدان الشهية العصبي.
- الأدوية: الاستخدام على المدى الطويل للجلوكوكورتيكويدات أو هرمون الكورتيكوتروبين، و الأدوية المضادة للصرع، و أدوية السرطان التي تؤثر على الهرمونات لعلاج سرطان الثدي، و مثبطات مضخة البروتون، ومثبطات امتصاص السيروتونين الانتقائية، وثيازوليدينديون لداء السكري من النوع الثاني.
- نمط الحياة: النشاط البدني المنخفض واستهلاك الكحول والتدخين.
مضاعفات هشاشة العظام
يواجه الأشخاص المصابون بهشاشة العظام خطراً متزايداً لحصول مضاعفات خطيرة، تتضمن بشكل رئيسي كسور العظام، وتكون أكثر شيوعاً وخطورة في العمود الفقري والورك. كسور الورك تعتبر من أشد المضاعفات حيث يمكن أن تؤدي إلى تحدد في الحركة، وتزيد من خطر الوفاة خلال العام الذي يلي الإصابة.
الكسور في العمود الفقري تعتبر من المضاعفات الخطيرة، إذ من الممكن أن تؤدي إلى حالة يطلق عليها “الانهيار الفقري” ينجم عنها ألم شديد في الظهر، وتقلص في القامة ، وتغير ملحوظ في وضعية الجسم إذ يميل للأمام، وهذا يؤدي إلى تناقص في القدرات البدنية للمريض و بالتالي تقليل الجودة العامة للحياة.
تشخيص هشاشة العظام
يقوم الأطباء عادةً بتشخيص هشاشة العظام أثناء الفحص الروتيني للمرض. توصي فرقة الخدمات الوقائية الأمريكية (USPSTF) بإجراء فحص للنساء:
- فوق سن 65
- في أي عمر إذا كان لديهن عوامل تزيد من فرصة الإصابة بهشاشة العظام
ونظراً لنقص الأدلة المتاحة، لم تقدم USPSTF توصيات بشأن فحص هشاشة العظام لدى الرجال.
أثناء زيارتك للطبيب، تذكر الإبلاغ عن:
- أي كسور سابقة (كسر الكتف)
- نمط الحياة، بما في ذلك النظام الغذائي، وممارسة الرياضة، وتعاطي الكحول، والتدخين
- الحالات الطبية والأدوية الحالية أو السابقة التي يمكن أن تساهم في انخفاض كتلة العظام وزيادة خطر الإصابة بالكسور
- السوابق المرضية العائلية الخاصة بهشاشة العظام و الأمراض الأخرى
- موعد آخر دورة شهرية عند المرأة
قد يقوم الطبيب أيضاً بإجراء فحص جسدي يتضمن التحقق من:
- فقدان الطول والوزن
- التغييرات في وضعية الوقوف
- التوازن وطريقة المشي
- قوة العضلات، مثل القدرة على الوقوف و الجلوس دون استخدام الذراعين
بالإضافة إلى ذلك، قد يطلب الطبيب إجراء اختبار يقيس كثافة المعادن في العظام (BMD) في منطقة معينة من العظام، وعادة ما تكون في العمود الفقري والورك. يمكن استخدام اختبار كثافة المعادن بالعظام من أجل:
- تشخيص هشاشة العظام
- اكتشاف نقص كثافة العظام بشكل مبكر
- التنبؤ بخطر التعرض للكسور في المستقبل
- مراقبة فعالية العلاج المستمر لهشاشة العظام
الاختبار الأكثر شيوعاً لقياس كثافة المعادن في العظام هو قياس امتصاص الأشعة السينية ثنائي الطاقة (DXA). وهو اختبار سريع وغير مؤلم وغير جراحي. يستخدم DXA مستويات منخفضة من الأشعة السينية أثناء تمرير الماسح الضوئي على الجسم أثناء الاستلقاء على طاولة. يقيس الاختبار كثافة المعادن بالعظام (BMD) في الهيكل العظمي وفي مواقع مختلفة معرضة للكسور، مثل الورك والعمود الفقري. يعتبر قياس كثافة العظام بواسطة DXA في الورك والعمود الفقري الطريقة الأكثر موثوقية لتشخيص ترقق العظام والتنبؤ بمخاطر الكسور.
لدى بعض الأشخاص جهاز DXA محيطي، والذي يقيس كثافة العظام في الرسغ والكعب. هذا النوع من DXA محمول وقد يسهل عملية الفحص، ومع ذلك، قد لا تساعد النتائج الأطباء على التنبؤ بخطر الإصابة بالكسور في المستقبل أو مراقبة تأثيرات الأدوية على المرض.
سيقوم الطبيب بمقارنة نتائج اختبار كثافة العظام (BMD) الخاص بالمريض بمتوسط كثافة العظام لدى الشباب الأصحاء ومتوسط كثافة العظام للأشخاص الآخرين في نفس العمر والجنس والعرق. إذا كان معدل كثافة المعادن أقل من مستوى معين، فسيتم التشخيص بهشاشة العظام وسيوصي الطبيب ببعض الأدوية ويقدم بعض النصائح لتحسين نمط الحياة.
في بعض الأحيان، قد يوصي الطبيب بإجراء فحص بالموجات فوق الصوتية الكمية (QUS) للكعب. هذا الاختبار يقيّم العظام ولكنه لا يقيس كثافة المعادن بالعظام. إذا أشار اختبار QUS إلى الإصابة بترقق العظام، فستظل بحاجة إلى اختبار DXA للتشخيص النهائي.
اعتماداً على نتيجة الفحص هناك ثلاث نتائج:
| نتيجة الاختبار | مدلول الاختبار |
| الرقم أعلى من (1-) | العظم طبيعي |
| الرقم بين (1-) و(2.5-) | نقصان عظم وهي حالة لا تتطلب العلاج |
| الرقم أقل (2.5-) | هشاشة عظام تحتاج علاج |
تُطلب أحياناً فحوصات مخبرية معينة كتحليل الدم والبول لمعرفة مستويات الكاسيوم والهرمونات المختلفة في الجسد.
اقرأ عن: اسباب طقطقة العظام عند الشباب
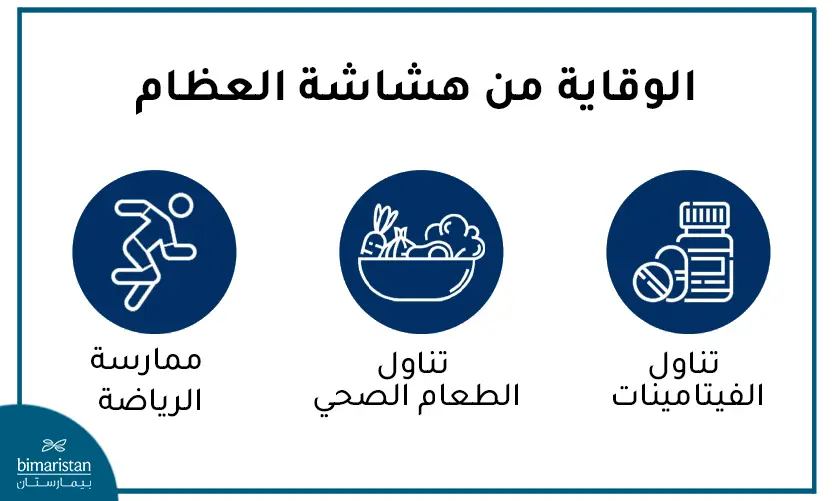
الوقاية من هشاشة العظام
- اتباع نظام غذائي غني بالكالسيوم
- الحصول على كمية كافية من فيتامين د عن طريق التعرض الآمن للشمس، وتناول بعض الأطعمة الغنية بفيتامين د (الأسماك وكبد الحيوان والبيض والأطعمة المدعمة مثل الحليب قليل الدسم والسمن)
- ممارسة التمارين الرياضية التي تعزز كثافة العظام (السباحة والركض ورفع الأثقال بشكل معتدل)
- الإقلاع عن التدخين
- الحدّ من استهلاك الكحول
أدوية هشاشة العظام
بالإضافة إلى تغييرات النظام الغذائي ونمط الحياة، قد يوصي الطبيب بتناول الدواء. قد تشمل الخيارات ما يلي:
البايفوسفونيت
هناك نوعان رئيسيان من البايفوسفونيت:
- البايفوسفونيت التي تؤخذ عن طريق الفم (ألندرونات وريسدرونات وإيباندرونات)
- البايفوسفينات التي تؤخذ على شكل حقن وريدية (باميدرونات وحمض الزوليدرونيك)
الدينوسوماب (البروليا)
يكون عبارة عن حقنة تُعطى مرتين سنوياً تحت الجلد. يبطئ دينوسوماب تحلل العظام ويكون فعالاً عند إعطاء العلاج مرتين سنوياً، ولكن كثافة العظام يمكن أن تنخفض بمجرد إيقاف العلاج.
التستوستيرون لعلاج ترقق العظام
يمكن للرجال الذين يعانون من انخفاض مستويات هرمون التستوستيرون زيادة كثافة العظام. يتم إعطاء جرعات من هرمون التستوستيرون عن طريق الحقن أو الغرسات أو الرقع الجلدية أو الكبسولات الفموية أو المواد الهلامية أو الكريمات لإعادة مستويات التستوستيرون في الدم إلى وضعها الطبيعي.
يوصي الأطباء بالاستخدام المحدود للأدوية عندما لا تكون الأدوية فعالة أو يعاني المريض من كسور على الرغم من كونه تحت العلاج، يمكن للأخصائي مراجعة هذه الحالات ووصف أدوية محددة يمكن أن تساعد في بناء العظام (على سبيل المثال روموسوزوماب أو تيريباراتيد).
ومن المهم أن نلاحظ أن جميع الأدوية لها آثار جانبية محتملة، لذا يجب مراجعة الطبيب في حال مواجهة أي عرض مثير للشك.
علاج هشاشة العظام
على الرغم من فعالية العلاج الدوائي إلا أنه في بعض الأحيان يفضّل بعض المرضى العلاج الهرموني أو الطبيعي بما يتناسب مع حالتهم، تتضمن العلاجات:
علاج هشاشة العظام هرمونياً
هناك عدة أنواع من العلاج الهرموني لهشاشة العظام، تشمل ما يلي:
هرمون الغدد جارات الدرق (PTH)
تقوم الغدد جارات الدرقية بإنتاج هرمون الباراثورمون. تنظم هذه المادة الكيميائية كميات الكالسيوم والفوسفور والمغنيزيوم في العظام والدم. يحفز العلاج بهرمون الباراثورمون تكوين عظام جديدة ويمكن أن يزيد من كثافة العظام وقوتها. في أغلب الأحيان يستخدم هذا العلاج عند الأفراد الذين قاموا بعملية استئصال الغدة الدرقية. .هذا الدواء عبارة عن دورة مدتها 18 شهراً من الحقن اليومية المستخدمة للأشخاص الذين يعانون من هشاشة العظام الشديدة عندما تعتبر أنواع الأدوية الأخرى إما غير مناسبة أو غير فعالة.
العلاج الهرموني لانقطاع الطمث MHT، (المعروف سابقاً باسم HRT)
يلعب هرمون الاستروجين الجنسي الأنثوي دوراً مهماً في الحفاظ على قوة أنسجة العظام. يسبب انقطاع الطمث انخفاضاً ملحوظاً في مستويات هرمون الاستروجين، ويزيد من خطر الإصابة بهشاشة العظام وكسور العظام. في حين أن MHT يعزز مستويات هرمون الاستروجين ويمنع هشاشة العظام بعد انقطاع الطمث، فقد ارتبط أيضاً بزيادة مخاطر عدد من الحالات، مثل تجلط الدم الوريدي (جلطات الدم في الأوردة) وسرطان الثدي، ومع ذلك فإن MHT مفيد جداً لعلاج الأعراض مثل الهبّات والتعرق واضطرابات النوم التي تحدث في وقت انقطاع الطمث. لم يعد يوصى باستخدامه على المدى الطويل لإدارة ترقق العظام، ولكنه يعتبر الخط الأول للعلاج للنساء في عمر أقل من 60 عاماً والمعرضات لخطر نقص كثافة العظام وهشاشة العظام.
الميلاتونين
هو هرمون تصنعه الغدة الصنوبرية. لقد تم وصف الميلاتونين لسنوات باعتباره مساعداً طبيعياً للنوم بالإضافة إلى كونه عاملاً مضاداً للالتهابات. أصبح الباحثون الآن يعتقدون أن الميلاتونين يعزز نمو خلايا العظام.
يمكن أخذ الميلاتونين عن طريق كبسولات وأقراص أو بالشكل السائل، ويعتبر تناوله آمناً للغاية. ولكنه يمكن أن يسبب النعاس ويتفاعل مع مضادات الاكتئاب وأدوية ضغط الدم وحاصرات بيتا، لذا يجب استشارة الطبيب أولاً.
علاج هشاشة العظام طبيعياً
يهدف العلاج طبيعي إلى إدارة أو علاج الحالة دون استخدام الأدوية. يمكن استخدام بعض العلاجات البديلة لترقق العظام. على الرغم من عدم وجود الكثير من الأدلة العلمية أو السريرية التي تشير إلى أنها فعالة حقاً، إلا أن العديد من الأشخاص يبلغون عن نجاح العلاج.
على الرغم من الحاجة إلى إجراء بحوث علمية أكثر في هذا الموضوع، يُعتقد أن بعض الأعشاب والمكملات الغذائية قد تقلل من فقدان العظام الناجم عن تخلخل العظام أو قد توقفه بشكل محتمل.
البرسيم الأحمر
يُعتقد أن البرسيم الأحمر يحتوي على مركبات تشبه الاستروجين، نظراً لأن الاستروجين الطبيعي يمكن أن يساعد في حماية العظام، قد يوصي بعض مقدمي الرعاية البديلة باستخدامه لعلاج ترقق العظام.
ومع ذلك، لا توجد أدلة علمية تثبت أن البرسيم الأحمر فعال في تباطؤ فقدان العظام.
قد تتداخل المركبات المشابهة للاستروجين في البرسيم الأحمر مع الأدوية الأخرى وقد لا تكون مناسبة لبعض الأشخاص. إذ أن هناك تفاعلات دوائية محتملة وآثار جانبية هامة.
الصويا
فول الصويا المستخدم في صنع منتجات مثل التوفو وحليب الصويا يحتوي على الايزوفلافونات، وهي مركبات تشبه الاستروجين قد تساعد في حماية العظام والحد من هدمها.
من المُستحسن بشكل عام التحدث مع الطبيب قبل استخدام الصويا لعلاج تخلخل العظام، خاصة إذا كان لدى المريضة خطر متزايد من سرطان الثدي الذي يعتمد على الاستروجين.
الكوهوش الأسود
الكوهوش الأسود هو نبات استُخدم في الطب الأصلي الأمريكي لسنوات. كما استُخدم أيضاً كطارد للحشرات. يحتوي على فيتوأستروجينات (مركبات تشبه الاستروجين) التي قد تساعد في منع ترقق العظام.
وأظهرت دراسة من عام 2008 أن الكوهوش الأسود يعزز تكوين العظام في الفئران. يحتاج إلى المزيد من الأبحاث العلمية لتحديد ما إذا كان يمكن توسيع هذه النتائج للعلاج في البشر الذين يعانون من ترقق العظام.
ذيل الحصان
ذيل الحصان هو نبات يحتمل أن يكون له خصائص دوائية. يُعتقد أن السيليكون في ذيل الحصان يساعد في تقليل فقدان العظام عن طريق تحفيز إعادة بناء عظم جديد. على الرغم من نقص التجارب السريرية لدعم هذا الادعاء، إلا أنه لا يزال يوصى به من قبل بعض الأطباء.
الوخز بالإبر
الوخز بالإبر هو علاج يستخدم في الطب الصيني التقليدي. تشمل الممارسة وضع إبر رفيعة جداً في نقاط استراتيجية على الجسم. يُعتقد أن هذه الطريقة تحفز وظائف الأعضاء والجسم المختلفة وتعزز الشفاء.
غالباً ما يتم دمج الوخز بالإبر مع العلاجات العشبية. على الرغم من دعم نجاح هذه الطريقة كعلاج مكمل لهشاشة العظام، إلا أنه من الضروري إجراء المزيد من الدراسات قبل أن نعرف مدى فعاليتها حقاً.
تاي تشي
تاي تشي هو ممارسة صينية قديمة تستخدم سلسلة من وضعيات الجسم التي تتدفق بسلاسة وبلطف من واحدة إلى الأخرى.
تشير الدراسات التي قام بها المركز الوطني للصحة التكميلية والتكاملية إلى أن تاي تشي قد يعزز الوظيفة المناعية لكبار السن.
قد يُحسّن أيضاً قوة العضلات، ويقلل من آلام وصلابة العضلات أو المفاصل. يمكن للروتين المنتظم والمراقبة المستمرة أن تساعد في تحسين التوازن والاستقرار البدني كما تحد من الكسور.
تستمر التطورات المستمرة في الأبحاث الطبية في تسليط الضوء على الأساليب والتدخلات العلاجية الجديدة التي تهدف إلى الوقاية من هشاشة العظام ومنع الكسور. نتطلع في مركز بيمارستان لتقديم أفضل رعاية ودعم ممكن لأولئك المعرضين للخطر أو المتأثرين بالفعل بهشاشة العظام.
فروقات علاج هشاشة العظام
نتيجة وجود كم كبير من الخيارات العلاجية وبسبب كون هشاشة العظام مرض شائع يصيب العديد من المرضى من مختلف الأعمار والأعراق تم اقتراح عدة بروتوكولات لعلاج هشاشة العظام لتدبير الحالة.
علاج هشاشة العظام عند الكبار
بداية ينبغي على جميع الأشخاص فوق الخمسين إجراء الفحوصات المسحية التي تكشف عن هشاشة العظام بشكل مبكر وينطبق هذا الأمر على الرجال والنساء.
لا يجب وصف أدوية لعلاج هشاشة العظام قبل المحاولة مع البدائل غير الدوائية، والتي تشمل الرياضة المعتدلة وتجنب التدخين والكحول كما أن رياضة التاي تشي التي يتدرب فيها المريض على المحافظة على توازنه تساعد كثيراً في تجنب السقوط والتعثر.
على جميع الذين يعانون من المرض الحصول على كميات كافية من فيتامين د والكالسيوم عبر تناولهما بجرعة 1000 وحدة دولية و 1200 كلغ على الترتيب مع زيادة الجرعة حتى تصل 2000 وحدة و 2000 ملغ.
يعتمد إعطاء الدواء على خطورة حصول الكسور فقد لا يكون هناك حاجة لإعطاء أي أدوية عند بعض المرضى.
علاج هشاشة العظام عند الشباب
بعد البلوغ يعاني الجسم من اضطرابات هرمونية قد تؤثر على كثافة العظام وتسبب مشاكل في المفاصل ومن الصعب تشخيص هذه الاضطرابات وعلاجاها نتيجة تداخل العديد من الأسباب التي يجب نفيها أولاً قبل البدء بالعلاج.
معظم حالات الهشاشة عند الشباب ثانوية بمعنى أن هناك مرض آخر أدى لحدوث الهشاشة ويقوم العلاج على تدبير هذه الحالة المرضية بلااضافة إلى الامتناع عن القيام بالرياضات العنيفة والحصول على كميات كافية من الكالسيوم والفيتامين د.
علاج هشاشة العظام عند النساء
لا يختلف علاج هشاشة العظام عند النساء كثيراً عن العلاج التقليدي الذي يعتمد على تغيير أسلوب الحياة والمعالجة الدوائية مع الانتباه إلى خصوصية الهرمونات الجنسية الأنثوية مثل الاستروجين الذي يجب المحافظة على مستويات جيدة منه.
التعايش مع هشاشة العظام
بشكل أساسي يجب حماية المفاصل وأيضاً العظام من التعرض للكسور والالتزام بأساليب الوقاية منعاً من ترقي الحالة، يمكن تجنب الاصابات عن طريق:
- إضاءة المنزل جيداً
- وضع درابزين
- المحافظة على الأراضي جافة
- تجنب الاستعجال في المشي أو الركض
المصادر:
- Health Line
- Johns Hopkins Medicine
- NIH